Respuesta rápida: La parálisis del sueño es un episodio en que, al despertar o quedarse dormido, la persona es consciente pero incapaz de moverse o hablar durante segundos o minutos. Ocurre cuando el cerebro sale del sueño REM pero el cuerpo mantiene la atonía muscular propia de esa fase. Es completamente benigna, aunque la experiencia pueda ser aterradora.
Qué es la parálisis del sueño
La parálisis del sueño (sleep paralysis en la literatura científica) es un fenómeno que ocurre en la transición entre el sueño y la vigilia: la persona recobra la conciencia pero el cuerpo permanece temporalmente paralizado, sin poder moverse, hablar ni responder a estímulos. La experiencia suele acompañarse de una sensación intensa de presencia amenazante, presión en el pecho y dificultad percibida para respirar.
Es más común de lo que muchos piensan. Los estudios epidemiológicos estiman que el 8% de la población general ha tenido al menos un episodio a lo largo de su vida. En grupos específicos —estudiantes universitarios con horarios irregulares, personas con trastornos de ansiedad o privación crónica de sueño— la prevalencia puede superar el 28%. En pacientes con narcolepsia, la parálisis del sueño recurrente es una de las características cardinales del diagnóstico.
La buena noticia es inequívoca: la parálisis del sueño no es peligrosa. No hay riesgo de muerte, asfixia ni daño físico. La atonía muscular que la provoca es exactamente el mismo mecanismo protector que el cerebro activa durante el sueño REM para que no actúes tus sueños y te lesiones. Es la fisiología normal en el momento equivocado.
Un episodio típico dura entre 20 segundos y 2 minutos, aunque subjetivamente puede sentirse mucho más largo. Se resuelve solo, sin intervención, bien al completarse la transición hacia la vigilia plena, o bien al volver a dormirse brevemente.
Por qué ocurre: la neurociencia detrás de la parálisis del sueño
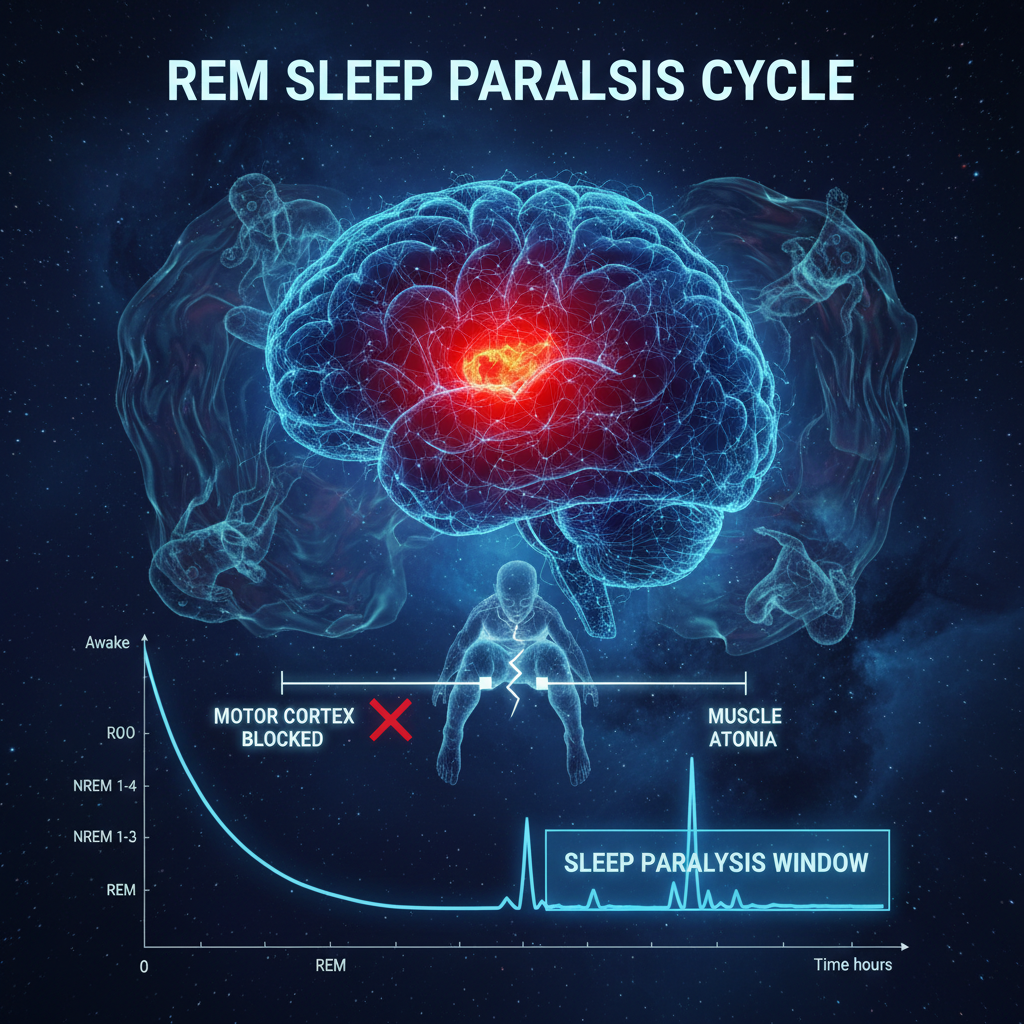
Para entender la parálisis del sueño hay que entender primero qué ocurre durante la fase REM (Rapid Eye Movement). Esta es la fase del sueño donde se produce la mayoría de los sueños vívidos y donde el cerebro está, paradójicamente, muy activo. Para proteger al cuerpo de actuar esos sueños, el sistema nervioso central activa un mecanismo de inhibición motora masiva conocido como atonía REM: los músculos voluntarios quedan prácticamente paralizados excepto los oculares y el diafragma.
Esta atonía está gestionada por un circuito específico del tronco encefálico. Las neuronas REM-on del núcleo subcerúleo (área peri-locus coeruleus) inhiben activamente las motoneuronas espinales mediante proyecciones glicinérgicas y GABAérgicas. En condiciones normales, cuando el sueño REM termina, estas neuronas se desactivan y el tono muscular vuelve en segundos.
La parálisis del sueño ocurre cuando hay una disociación entre el estado motor y el estado de consciencia: el córtex vuelve a la vigilia pero el circuito inhibidor motor sigue activo, manteniendo el cuerpo en atonía REM mientras la mente ya está despierta. Esta disociación puede ocurrir en dos momentos:
- Hipnopómpica: al despertar, saliendo del sueño REM (la más frecuente).
- Hipnagógica: al quedarse dormido, en el umbral de entrada al sueño.
La acetilcolina es el neurotransmisor clave en este proceso. Durante el REM, la actividad colinérgica está elevada y la noradrenérgica/serotoninérgica suprimida. La transición normal a la vigilia implica el aumento de noradrenalina y serotonina que "rompen" la atonía. Si esta transición es abrupta o incompleta —lo que ocurre con mayor probabilidad tras privación de sueño, horarios irregulares o estrés— los sistemas pueden desincronizarse.
La amígdala también juega un papel crítico. En el sueño REM, la amígdala está hiperactivada respecto a la vigilia. Si la consciencia vuelve mientras la amígdala aún está en modo REM, el individuo experimenta una activación emocional intensa —miedo, sensación de amenaza— que el cerebro proyecta hacia el entorno como una presencia o figura amenazante. Esta activación de la amígdala también es responsable de la sensación de presión en el pecho: el sistema nervioso autónomo responde al "peligro percibido" con activación simpática, tensando la musculatura torácica.
El ritmo circadiano influye significativamente. Los episodios de parálisis del sueño son más frecuentes en la segunda mitad de la noche y al amanecer, cuando el REM es más denso y las transiciones entre fases son más frecuentes. Dormir en decúbito supino (boca arriba) también aumenta el número de despertares durante el REM, elevando la probabilidad de capturar una transición incompleta.
Síntomas principales
La experiencia de una parálisis del sueño es suficientemente característica como para ser reconocida por quien la ha tenido, aunque los detalles varían de persona a persona. Los síntomas centrales son:
- Incapacidad total de moverse. Los músculos voluntarios del tronco, brazos, piernas y cuello no responden a los intentos de movimiento. Es una parálisis fláccida, no un bloqueo por fuerza externa. Los músculos están "apagados" desde el sistema nervioso central, no inmovilizados desde fuera.
- Incapacidad de hablar o gritar. Las cuerdas vocales y la musculatura facial quedan afectadas de forma similar. El intento de emitir un sonido resulta en ningún sonido audible o un murmullo mínimo.
- Consciencia plena durante el episodio. Este es el elemento más desconcertante. La persona sabe con total certeza que está despierta, reconoce su habitación, recuerda perfectamente qué es la parálisis del sueño si ya la ha tenido antes, y aun así no puede moverse. No es un sueño lúcido. Es vigilia completa con inmovilidad forzada.
- Presión intensa en el pecho. Sensación de peso, aplastamiento o alguien sentado encima. La respiración parece difícil aunque el diafragma —no afectado por la atonía REM— funciona con normalidad. La sensación de asfixia es perceptual, no real.
- Taquicardia y activación autonómica. Corazón acelerado, sensación de calor, sudoración, hiperventilación. El sistema simpático responde a la amenaza percibida.
- Movimientos oculares conservados. Los ojos sí pueden moverse —de hecho, el movimiento ocular rápido es lo que da nombre a la fase REM. Algunas personas aprenden a usar los movimientos oculares deliberados como señal a su pareja.
Las alucinaciones hipnagógicas e hipnopómpicas
Las alucinaciones son uno de los aspectos más reportados —y más perturbadores— de la parálisis del sueño. No son imaginaciones ni exageraciones: son percepciones sensoriales reales generadas por el cerebro en un estado de disociación entre el modo REM y la vigilia. Neurológicamente, son indistinguibles de las alucinaciones psicóticas en cuanto a su mecanismo de producción —la diferencia es el contexto y la reversibilidad.
La investigadora Shelley Adler y el psicólogo clínico Brian Sharpless han clasificado las alucinaciones de la parálisis del sueño en tres categorías principales, según sus características y mecanismo:
1. Alucinaciones de intruso
La más frecuente. La persona percibe una presencia humana o no humana en la habitación, generalmente en las esquinas oscuras o cerca de la puerta. No necesariamente la ve claramente, pero la siente con una certeza absoluta. A veces la presencia se acerca. Este tipo de alucinación está vinculado a la hiperactivación de la amígdala y del sistema de detección de amenazas del cerebro, que en el REM trabaja con sesgo hacia los falsos positivos —mejor detectar una amenaza inexistente que no detectar una real.
2. Alucinaciones de íncubo o súcubo
La presencia detectada en la fase anterior se convierte en una entidad que se sienta o se apoya sobre el pecho de la persona. Esta presencia explica fisiológicamente la sensación de presión torácica: el cerebro, recibiendo la señal de tensión muscular autonómica, genera una explicación narrativa —alguien está sobre mí— para dar sentido a la sensación corporal. El íncubo y el súcubo son figuras demoníacas presentes en el folclore de prácticamente todas las culturas humanas, y casi con certeza tienen su origen en episodios de parálisis del sueño vividos antes de que existiera una explicación científica.
3. Alucinaciones vestibulares y motoras
Menos frecuentes, pero igualmente perturbadoras. La persona siente que flota, vuela o se mueve fuera de su cuerpo. Se relacionan con la activación del córtex vestibular durante el REM —el mismo sistema que genera la sensación de caer en sueños. Algunas personas reportan esta experiencia como "salida del cuerpo" o experiencia extracorporal.
Factores de riesgo para la parálisis del sueño
No todas las personas son igualmente susceptibles. Los factores que aumentan la probabilidad de tener episodios están bien documentados en la literatura:
Privación y deuda de sueño
El factor de riesgo más consistente. Cuando el cuerpo acumula deuda de sueño REM, el rebote de REM al recuperar el sueño es más intenso y puede generar transiciones más abruptas. Dormir por debajo de 6 horas de forma continuada durante días aumenta significativamente la probabilidad de un episodio.
Horario de sueño irregular
El ritmo circadiano organiza cuándo y cuánto REM se produce cada noche. Un horario irregular —acostarse a horas muy distintas cada día, trabajar en turno de noche, jet lag— desincroniza el ritmo circadiano y aumenta la probabilidad de transiciones REM-vigilia anómalas.
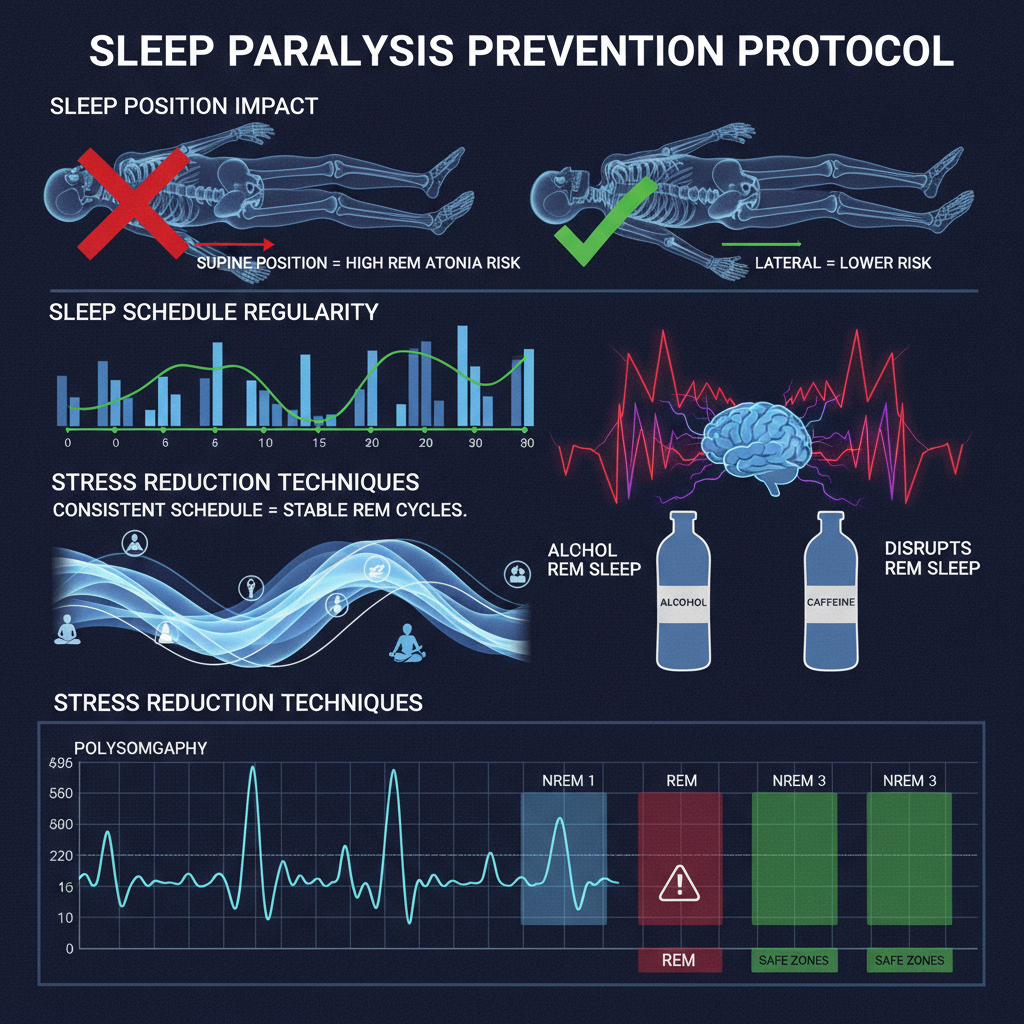
Dormir en decúbito supino (boca arriba)
Los estudios de laboratorio del sueño muestran consistentemente que dormir boca arriba aumenta la densidad del sueño REM y los micro-despertares durante esa fase. El mecanismo exacto no está completamente claro, pero se asocia a mayor colapsabilidad de la vía aérea superior y mayor probabilidad de interrupciones parciales del sueño REM.
Estrés crónico y trastornos de ansiedad
El estrés eleva la actividad de la amígdala y el arousal del sistema nervioso autónomo. Ambos factores aumentan la probabilidad de transiciones disociativas en el sueño REM. Las personas con trastorno de estrés postraumático (PTSD) tienen tasas de parálisis del sueño especialmente elevadas.
Cafeína tardía y alcohol
La cafeína tomada después de las 14:00 fragmenta el sueño y reduce el tiempo total de REM en las primeras horas de sueño, acumulándolo en la madrugada cuando es más difícil de gestionar. El alcohol, por su parte, suprime el REM en la primera mitad de la noche y genera un rebote de REM intenso en la segunda mitad —momento en que es más probable una parálisis. Ver también: cómo el magnesio mejora la calidad del sueño.
Narcolepsia
La narcolepsia tipo 1 (con cataplejía, causada por déficit de hipocretina/orexina) incluye la parálisis del sueño como uno de sus síntomas cardinales, junto con la somnolencia diurna excesiva y las alucinaciones hipnagógicas. En estos pacientes, los episodios suelen ser más frecuentes, más largos y más difíciles de controlar.
7 estrategias para prevenir la parálisis del sueño
La buena noticia es que la parálisis del sueño es, en la mayoría de casos, prevenible mediante cambios en los hábitos de sueño. Estas son las intervenciones con más evidencia:
1. Regularidad de horarios
Fijar una hora de despertar constante los 7 días de la semana —incluyendo fines de semana— es la intervención individual más potente. El reloj circadiano se ancla principalmente en la hora de despertar. La regularidad reduce la probabilidad de transiciones REM anómalas porque el sistema sabe exactamente cuándo debe distribuir cada fase del sueño.
2. Evitar dormir boca arriba
Entrenar la posición lateral (decúbito lateral) reduce significativamente la frecuencia de episodios en muchas personas. Una técnica práctica: coser una pelota de tenis en la espalda del pijama durante algunas semanas hasta que el cuerpo aprenda a mantenerse de lado.
3. Gestión activa del estrés
Dado el papel central de la amígdala en la parálisis del sueño, cualquier práctica que reduzca la activación de base del sistema de alerta es útil. La meditación de mindfulness tiene evidencia sólida para reducir la actividad amigdalar basal. Incluso 10-15 minutos diarios muestran efectos medibles en 8 semanas.
4. Eliminar la deuda de sueño
Si llevas semanas o meses durmiendo por debajo de tus necesidades, el rebote de REM que se produce al intentar recuperar sueño puede ser el detonante de episodios. La solución no es dormir un fin de semana largo, sino aumentar gradualmente el tiempo total de sueño durante 2-3 semanas hasta estabilizar la arquitectura. Lee la guía de cómo optimizar el sueño profundo para estrategias concretas.
5. Higiene del sueño sin negociación
Temperatura del dormitorio entre 17-19 °C, oscuridad total, sin pantallas 60 minutos antes de dormir y sin pantallas en la cama. Estas condiciones reducen los micro-despertares durante el REM y hacen que las transiciones entre fases sean más suaves.
6. Reducir la cafeína y el alcohol vespertinos
Cortar la cafeína a las 14:00 y el alcohol a las 20:00 como mínimo. El objetivo es que el sueño REM de la primera mitad de la noche sea limpio y sin rebote —eso reduce la densidad del REM madrugador y la probabilidad de transiciones abruptas.
7. Melatonina a dosis bajas en momentos estratégicos
La melatonina a dosis de 0,5-1 mg tomada 60-90 minutos antes de dormir no aumenta directamente el REM, pero mejora la arquitectura global del sueño y facilita transiciones más graduales entre fases. A diferencia de los somníferos, no suprime el REM sino que lo organiza. Es especialmente útil en viajeros frecuentes con jet lag o personas con horarios de trabajo variable.
¿Necesita tratamiento médico?
La gran mayoría de personas que experimentan parálisis del sueño no necesita tratamiento médico. Los episodios aislados o poco frecuentes —una o dos veces al año— son variantes normales que responden bien a los cambios de hábito descritos arriba.
Sin embargo, hay situaciones en las que es recomendable consultar con un médico especialista en medicina del sueño:
- Frecuencia alta: varios episodios por semana de forma continuada.
- Impacto funcional: miedo a dormir, insomnio secundario por anticipación de episodios, afectación de la vida diaria.
- Síntomas adicionales: somnolencia diurna excesiva (dormir en mitad de conversaciones o conduciendo), cataplejía (pérdida brusca de tono muscular al emocionarse), alucinaciones en vigilia plena fuera de los momentos de transición del sueño.
Esta constelación de síntomas puede indicar narcolepsia tipo 1, un trastorno del sueño con base neurológica bien caracterizada (déficit de hipocretina) que requiere diagnóstico formal mediante polisomnografía y test de latencias múltiples del sueño (MSLT). La narcolepsia tiene tratamiento eficaz —desde modafinilo y solriamfetol para la somnolencia hasta oxibato sódico para los episodios catapléjicos— pero debe ser prescrito y monitorizado por un especialista.
En personas sin narcolepsia, el tratamiento de primera línea cuando los episodios son frecuentes y angustiantes es la Terapia Cognitivo-Conductual para el Insomnio (TCC-I) adaptada a la parálisis del sueño, combinada con higiene del sueño intensiva. En casos muy recurrentes y refractarios a medidas conductuales, algunos especialistas utilizan antidepresivos en dosis bajas (especialmente clomipramina o venlafaxina) que reducen el REM y sus transiciones, aunque ninguno está formalmente aprobado para esta indicación.
Para entender mejor cómo el control de la temperatura corporal afecta la arquitectura del sueño y reduce los micro-despertares que desencadenan la parálisis, consulta el artículo específico.
Si tienes parálisis del sueño con cierta frecuencia, empieza por estos tres cambios: hora de despertar fija los 7 días, cortar cafeína a las 14h, y entrenar dormir de lado. En 2-3 semanas la mayoría de personas ve una reducción clara. Sin coste, sin medicación.
Preguntas frecuentes
¿La parálisis del sueño es peligrosa?
No. La parálisis del sueño es un fenómeno completamente benigno desde el punto de vista físico. Aunque la experiencia puede ser extremadamente aterradora —la combinación de inmovilidad forzada y alucinaciones vívidas es una de las experiencias más angustiantes que puede tener el sistema nervioso humano sin causa externa— no implica ningún riesgo para la salud. La atonía muscular es el mismo mecanismo protector que evita que te lesiones mientras sueñas. El episodio termina solo, siempre, en segundos o minutos.
¿Cuánto dura un episodio de parálisis del sueño?
La mayoría de episodios dura entre 20 segundos y 2 minutos. En casos raros puede extenderse hasta 10 minutos. La sensación subjetiva de duración suele ser significativamente mayor: el estado de hipervigilancia y activación amigdalar durante el episodio altera la percepción del tiempo, haciendo que un minuto se sienta como cinco o diez. Esta distorsión temporal es uno de los aspectos más angustiantes que reportan las personas afectadas.
¿Por qué veo figuras o presencias durante la parálisis del sueño?
Las figuras o presencias son alucinaciones hipnopómpicas producidas por la disociación entre el estado motor (REM, con atonía) y el estado de consciencia (vigilia). El cerebro sigue parcialmente en modo REM, generando imágenes oníricas, mientras el córtex prefrontal ya está activo y las interpreta como reales. La amígdala, hiperactivada durante el REM, sesga estas percepciones hacia lo amenazante. El cerebro usa estos fragmentos de imágenes oníricas y las señales de tensión autonómica (presión en el pecho, taquicardia) para construir una narrativa coherente: hay alguien aquí que me amenaza. No es locura, es fisiología en el momento equivocado.
¿Se puede salir de la parálisis del sueño voluntariamente?
Sí, con técnica. Los métodos más reportados como eficaces son: concentrar el intento de movimiento en los dedos de los pies (los menos afectados por la atonía REM), realizar respiraciones profundas y deliberadas que activen el sistema parasimpático, y mover los ojos deliberadamente de un lado a otro. Lo que no funciona es intentar forcejear con todo el cuerpo —eso aumenta la activación simpática y puede prolongar el episodio. Paradójicamente, aceptar el episodio mentalmente y dejar de resistir suele ser la estrategia que lo acorta más rápidamente.
¿La parálisis del sueño frecuente indica alguna enfermedad?
En la mayoría de casos, no. Los episodios esporádicos son variantes normales. Sin embargo, si los episodios son frecuentes (varias veces por semana), se acompañan de somnolencia diurna extrema, cataplejía (pérdida de tono muscular al emocionarse o reír) o alucinaciones en vigilia plena, es necesario descartar narcolepsia con un especialista. La narcolepsia tipo 1 incluye la parálisis del sueño como síntoma cardinal y tiene tratamiento eficaz una vez diagnosticada correctamente.