Respuesta rápida: El insomnio crónico se define como dificultad para conciliar o mantener el sueño durante al menos 3 noches por semana en un período de 3 meses o más, que causa deterioro funcional diurno. A diferencia del insomnio agudo, sus causas son principalmente conductuales y cognitivas, no biológicas. El tratamiento de primera línea con mayor evidencia no es la medicación, sino la Terapia Cognitivo-Conductual para el Insomnio (TCC-I).
Qué es el insomnio crónico (y qué no es)
El insomnio no es simplemente dormir poco. La definición clínica del DSM-5 y la Clasificación Internacional de Trastornos del Sueño (ICSD-3) establece tres criterios que deben cumplirse simultáneamente:
- Dificultad persistente para iniciar el sueño (más de 30 minutos para conciliar), mantenerlo (despertares nocturnos con dificultad para volver a dormir) o despertar demasiado temprano sin poder reanudar el sueño.
- Frecuencia mínima: al menos 3 noches por semana.
- Duración mínima: al menos 3 meses.
- Deterioro funcional diurno: fatiga, dificultad de concentración, irritabilidad, deterioro del rendimiento laboral o social causados por la mala calidad del sueño.
Un insomnio que dura menos de 3 meses se denomina insomnio agudo o transitorio y tiene un manejo diferente. El insomnio agudo suele tener una causa identificable (evento vital estresante, enfermedad, cambio de horario) y, en muchos casos, se resuelve solo o con higiene del sueño básica en pocas semanas.
La prevalencia es llamativa: aproximadamente el 30% de los adultos reporta síntomas de insomnio en algún momento del año, y entre el 10 y el 15% cumple criterios para insomnio crónico. En España, estudios epidemiológicos estiman entre un 12% y un 25% de prevalencia de insomnio crónico en adultos, con mayor incidencia en mujeres, personas mayores de 65 años y personas con patología psiquiátrica comórbida.
Lo que el insomnio crónico no es: no es simplemente ser "persona de poco sueño", no es dormir 6 horas sintiéndose completamente descansado, no es un trastorno de sueño circadiano (como el síndrome de retraso de fase, que tiene un tratamiento diferente) y no es apnea obstructiva del sueño —aunque la apnea puede coexistir y agravar el insomnio.
Tipos de insomnio según el momento de la noche
La clasificación clínica del insomnio por el momento en que se produce la dificultad es clínicamente útil porque orienta hacia causas y mecanismos diferentes:
Insomnio de inicio (o de conciliación)
La dificultad está en quedarse dormido. La persona se acuesta y pasa más de 20-30 minutos sin poder conciliar el sueño, generalmente con la mente activa, rumiando pensamientos o con activación fisiológica (temperatura elevada, tensión muscular, frecuencia cardíaca alta). Es el tipo más frecuente en personas con ansiedad generalizada y en adolescentes y adultos jóvenes con síndrome de retraso de fase circadiana.
Insomnio de mantenimiento
La persona concilia el sueño sin dificultad pero se despierta repetidamente a lo largo de la noche —generalmente entre la 1 y las 4 AM— y le cuesta volver a dormirse. Cada despertar suele ir acompañado de activación mental inmediata: el cerebro "arranca" en segundos, a diferencia de quien se despierta y vuelve a dormirse fácilmente. Es el tipo más frecuente en adultos de mediana edad, personas con depresión mayor y personas con cortisol nocturno elevado.
Insomnio de despertar precoz
La persona se despierta definitivamente 2-3 horas antes de lo deseado —típicamente entre las 4 y las 6 AM— sin poder volver a dormir. Es especialmente frecuente en personas con depresión mayor (el insomnio de madrugada es un marcador clásico del episodio depresivo mayor) y en personas mayores de 65 años, en quienes la reducción del sueño profundo y el adelanto del reloj circadiano son cambios normales pero pueden volverse problemáticos.
Insomnio mixto
Combinación de dos o más de los anteriores. Es el patrón más frecuente en el insomnio crónico establecido, donde los patrones de sueño se han desorganizado de forma global tras meses o años.
Las causas reales del insomnio crónico
Aquí es donde el insomnio crónico se diferencia radicalmente del insomnio agudo. En el insomnio crónico, las causas que lo perpetúan son principalmente conductuales y cognitivas, aunque las biológicas (hormonal, neurológico) contribuyen de forma significativa. Entender esto es fundamental porque explica por qué los somníferos no "curan" el insomnio: tratan el síntoma (falta de sueño) sin tocar la causa (hiperactivación del sistema de alerta).
Hiperactivación del sistema de alerta (hyperarousal)
El mecanismo central del insomnio crónico según la evidencia actual. Las personas con insomnio crónico tienen un sistema nervioso con el umbral de activación crónicamente elevado: mayor temperatura corporal basal por la noche, mayor frecuencia cardíaca, mayor actividad metabólica cerebral (medida por PET y fMRI), mayor actividad del eje HPA (cortisol más alto por la noche) y mayor actividad electroencefalográfica de alta frecuencia durante el sueño.
Este estado de hiperactivación no es imaginado ni exagerado: es medible fisiológicamente. La persona con insomnio crónico literalmente tiene un cerebro y un cuerpo que no "bajan las revoluciones" al llegar la noche.
Cogniciones disfuncionales sobre el sueño
Un segundo mecanismo igual de importante. Las personas con insomnio crónico desarrollan una serie de creencias y pensamientos sobre el sueño que, aunque comprensibles, perpetúan activamente el problema:
- "Si no duermo 8 horas esta noche, mañana será horrible."
- "Debo dormirme antes de las 23:00 o todo estará perdido."
- "Mi cuerpo no sabe dormir bien."
- "Necesito un somnífero para funcionar."
- "Pensar en dormir me activa aún más."
Estas cogniciones generan ansiedad anticipatoria antes de acostarse, que activa el sistema simpático, que eleva la temperatura, la frecuencia cardíaca y el cortisol, creando exactamente las condiciones fisiológicas que impiden el sueño. Un bucle que se retroalimenta.
Condicionamiento negativo de la cama
A través de semanas de noches malas, el cerebro aprende a asociar la cama —el dormitorio, la hora de acostarse, incluso el pijama— con frustración, activación y alerta. Lo que debería ser una señal de sueño se convierte en una señal de alerta. Este condicionamiento puede ser tan potente que muchas personas con insomnio crónico reportan que se quedan dormidas en el sofá viendo la televisión pero se activan inmediatamente al llegar a la cama. Es condicionamiento pavloviano, literalmente.
Privación crónica generando un ciclo de compensación
La privación de sueño acumulada genera cambios en la presión homeostática del sueño (adenosina) y en la regulación del eje HPA que pueden perpetuar el insomnio. Intentar compensar durmiendo siesta, acostándose muy temprano o durmiendo hasta tarde los fines de semana desregula el reloj circadiano y reduce la presión de sueño en los momentos donde más se necesita.
Factores hormonales: cortisol y melatonina
El cortisol crónicamente elevado es tanto causa como consecuencia del insomnio crónico. Por la noche, cuando el cortisol debería estar en su mínimo, las personas con insomnio muestran niveles basales más elevados que los buenos dormidores. Esto mantiene la activación del eje HPA y dificulta la transición al sueño profundo. La melatonina, por su parte, puede estar retrasada (lo que dificulta el inicio del sueño), atenuada en amplitud o ambas cosas.

El modelo 3P de Spielman: cómo el insomnio se cronifica
Arthur Spielman, psicólogo clínico del sueño, desarrolló en los años 80 un modelo que sigue siendo el más útil para explicar cómo el insomnio agudo se cronifica: el modelo de las 3 P (Predisposición, Precipitantes, Perpetuantes). Es simple, elegante y directamente accionable.
1. Predisposición (Predisposing factors)
Son los factores que hacen a una persona vulnerable al insomnio antes de que aparezca el primer episodio. Incluyen: activación basal del sistema nervioso autónomo elevada (personas naturalmente más "nerviosas"), rasgo de ansiedad elevado, historia familiar de insomnio (hay componente genético), sexo femenino (las mujeres tienen el doble de prevalencia que los hombres, relacionado con cambios hormonales cíclicos y menopáusicos), y determinadas estructuras cognitivas (tendencia a la rumiación, perfeccionismo).
La predisposición no determina el insomnio. Muchas personas con alta predisposición duermen bien durante años. Lo que hace es que, cuando aparece un precipitante, el umbral para caer en insomnio es más bajo.
2. Precipitantes (Precipitating factors)
Son los eventos que desencadenan el primer episodio de insomnio: una pérdida, un despido, una separación, un problema de salud, un traslado, el nacimiento de un hijo, una época de estrés laboral extremo. El insomnio precipitado suele resolverse espontáneamente cuando el precipitante se resuelve. El problema aparece cuando no se resuelve o cuando los perpetuantes entran en juego antes de que el precipitante desaparezca.
3. Perpetuantes (Perpetuating factors)
Son los comportamientos y cogniciones que el individuo adopta en respuesta al insomnio y que, paradójicamente, lo cronifican. Son la causa más importante del insomnio crónico y el objetivo principal de la TCC-I:
- Acostarse antes de tener sueño para "compensar": reduce la presión homeostática de sueño y refuerza el condicionamiento negativo de la cama.
- Levantarse tarde para recuperar: desregula el reloj circadiano y reduce la presión de sueño para la noche siguiente.
- Dormir siesta larga: mismo problema que levantarse tarde.
- Monitorización excesiva del sueño: mirar el reloj, calcular horas, usar el wearable con obsesión.
- Resignarse a estar despierto en cama: refuerza la asociación cama-vigilia.
- Evitar actividades por miedo a cansarse: reduce la actividad física, que es uno de los mejores inductores del sueño profundo.
El insight central del modelo de Spielman es que, en el insomnio crónico establecido, la causa original (precipitante) puede haber desaparecido hace meses. Lo que mantiene el insomnio son exclusivamente los perpetuantes. Eliminar los precipitantes sin tratar los perpetuantes no resuelve el insomnio crónico.
TCC-I: el tratamiento más eficaz para el insomnio crónico
La Terapia Cognitivo-Conductual para el Insomnio (TCC-I) es la intervención con más evidencia para el insomnio crónico y la recomendada como tratamiento de primera línea por todas las guías clínicas actuales —incluyendo la American Academy of Sleep Medicine, la European Sleep Research Society y el NICE británico.
En los estudios comparativos a largo plazo (seguimientos a 6 y 12 meses), la TCC-I supera consistentemente a los somníferos: el 75-80% de pacientes con insomnio crónico muestra mejoría clínicamente significativa, y los resultados se mantienen —o mejoran— en el seguimiento. Los somníferos muestran resultados comparables a corto plazo pero pierden eficacia por tolerancia y generan dependencia.
La TCC-I tiene tres componentes principales:
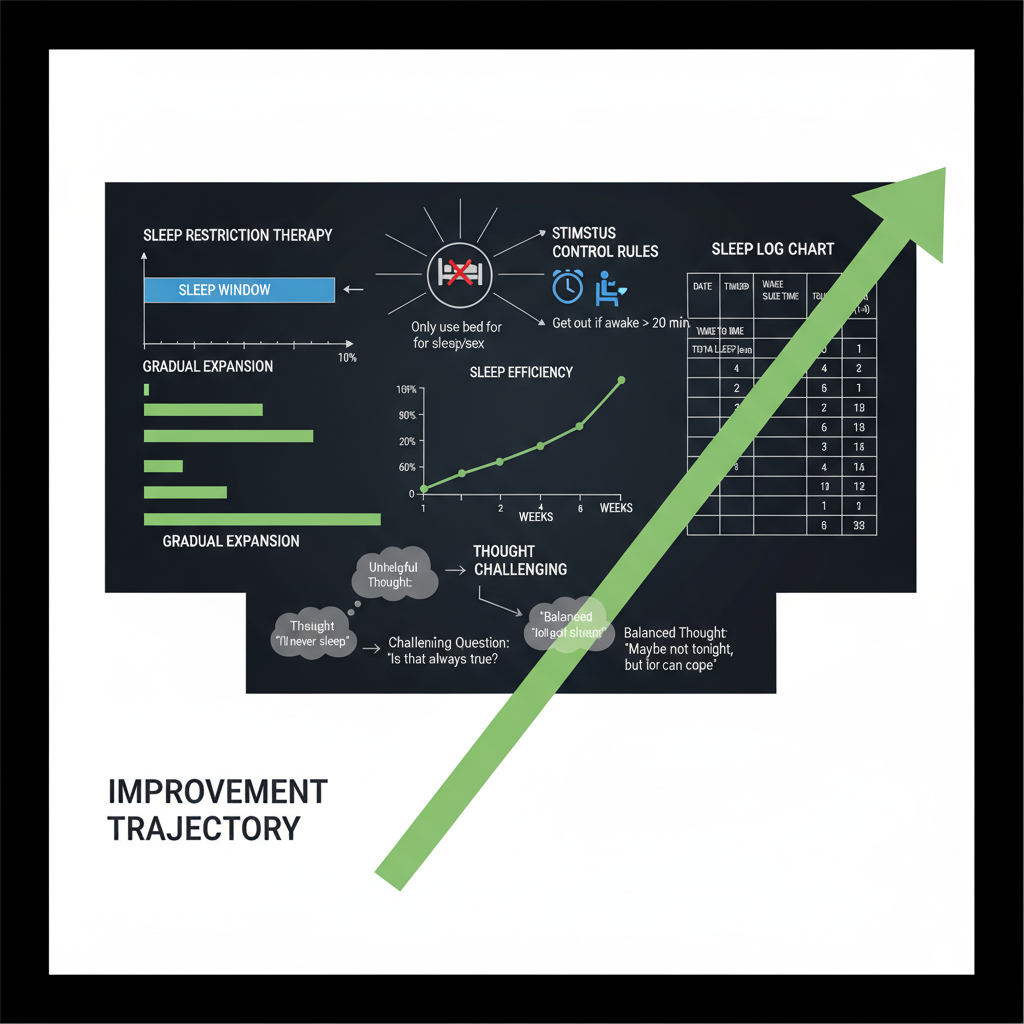
1. Restricción de sueño (Sleep Restriction Therapy)
La técnica más contraintuitiva y más eficaz. Consiste en reducir deliberadamente el tiempo en cama al tiempo real de sueño estimado. Si una persona pasa 9 horas en cama pero solo duerme 5, se limita la ventana en cama a 5,5 horas (nunca menos de 5). Esto genera privación de sueño leve que aumenta masivamente la presión homeostática del sueño (adenosina), facilita el inicio del sueño y el mantenimiento, y "deshace" el condicionamiento negativo de la cama.
La restricción de sueño es incómoda durante los primeros 5-10 días (somnolencia diurna real) pero los efectos sobre el insomnio son notables en 2-3 semanas. Conforme la eficiencia del sueño supera el 85%, la ventana en cama se va ampliando gradualmente en bloques de 15-30 minutos.
2. Control de estímulos (Stimulus Control Therapy)
Diseñado específicamente para deshacer el condicionamiento negativo cama-vigilia. Las reglas básicas:
- Usa la cama solo para dormir y el sexo. Nada de leer, ver series, estar en el teléfono, trabajar o simplemente estar tumbado despierto.
- Ve a la cama solo cuando tengas somnolencia real (no solo cansancio mental o porque "toca").
- Si llevas más de 20 minutos despierto en cama sin poder dormir, levántate, ve a otra habitación, haz algo tranquilo a luz tenue, y vuelve a la cama solo cuando notes somnolencia real.
- Levántate a la misma hora todos los días, independientemente de cuánto hayas dormido.
3. Reestructuración cognitiva
Abordar directamente las creencias disfuncionales sobre el sueño. Técnicas como el examen de evidencias ("¿es realmente cierto que si no duermo 8 horas mañana será horrible? ¿Qué me dice mi experiencia?"), la descatastrofización ("¿qué es lo peor que puede pasar realmente?") y el distanciamiento cognitivo reducen la ansiedad anticipatoria y la activación mental pre-sueño.
La TCC-I se puede aplicar con terapeuta especializado (10-12 sesiones), de forma guiada digital (apps como Sleepio, Somryst) o de forma autónoma con libros de trabajo especializados. Las versiones digitales tienen evidencia de eficacia comparables a las presenciales.
Herramientas de biohacking para el insomnio crónico
Las siguientes intervenciones no reemplazan la TCC-I en el insomnio crónico establecido, pero pueden actuar como adyuvantes eficaces reduciendo la hiperactivación fisiológica que perpetúa el ciclo:
Magnesio glicinato
El magnesio bisglicinato o glicinato en dosis de 200-400 mg por la noche es la intervención con mejor relación evidencia-coste para el insomnio. El magnesio modula los receptores GABA-A (los mismos que activan las benzodiacepinas, pero con mecanismo diferente), reduce el cortisol nocturno y está implicado en la regulación de la melatonina. Hasta el 60-70% de los adultos en países occidentales tiene deficiencia subclínica.
Temperatura del dormitorio
La bajada de temperatura corporal es la señal fisiológica principal de inicio del sueño. Mantener el dormitorio entre 17-19 °C facilita la transición al sueño profundo y reduce los micro-despertares nocturnos. Una ducha caliente 60-90 minutos antes de dormir acelera el descenso de temperatura corporal por vasodilatación periférica.
Oscuridad total y gestión de la luz
La luz inhibe la melatonina incluso a baja intensidad. Persianas opacas, antifaz de calidad y eliminación de luces LED de aparatos electrónicos. Por la mañana: exposición a luz solar natural intensa en los primeros 30-60 minutos del día para anclar el reloj circadiano.
Rituales de desconexión
Una "zona de descompresión" de 60-90 minutos antes de dormir sin pantallas, correos o actividades cognitivamente estimulantes. Lectura física, estiramientos suaves, meditación o baño. El objetivo no es "relajarse" artificialmente, sino permitir que la activación del día descienda de forma natural.
Melatonina a dosis bajas
La melatonina a 0,5-1 mg tomada 60-90 minutos antes de la hora deseada de sueño mejora la arquitectura del sueño y facilita el inicio, especialmente en personas con ritmo circadiano desplazado. A diferencia de los somníferos, no genera tolerancia ni dependencia. Dosis altas (5-10 mg, como las que se venden en EE.UU.) no son más eficaces y pueden generar efectos secundarios.
Cuándo consultar con un especialista
El insomnio crónico sin complicaciones puede abordarse con TCC-I de forma autónoma o guiada digitalmente. Pero hay situaciones donde la evaluación por un médico o especialista en medicina del sueño es necesaria:
Red flags que requieren evaluación urgente
- Sospecha de apnea obstructiva del sueño: ronquidos intensos, despertares con sensación de asfixia, somnolencia diurna extrema incluso tras noches de 8 horas. La apnea coexiste con el insomnio en el 40-50% de los casos y debe tratarse de forma específica (CPAP u otras intervenciones) porque no responde a la TCC-I.
- Síndrome de piernas inquietas: sensación de incomodidad en las piernas que obliga a moverlas al acostarse, especialmente nocturna. Tiene tratamiento farmacológico específico.
- Depresión mayor o trastorno de ansiedad no tratado: el insomnio comórbido con patología psiquiátrica requiere tratamiento simultáneo de ambas condiciones.
- Insomnio refractario a TCC-I: si tras 8-12 semanas de TCC-I bien ejecutada no hay mejoría significativa, la evaluación por especialista puede descubrir factores no identificados.
El test Insomnia Severity Index (ISI)
El Insomnia Severity Index es un cuestionario validado de 7 preguntas que evalúa la gravedad del insomnio y es ampliamente usado en investigación y clínica. Una puntuación de 8-14 indica insomnio leve a moderado; 15-21, insomnio moderado a grave; 22-28, insomnio grave. Si tu puntuación supera 14 de forma consistente durante más de 3 meses, la consulta con especialista es recomendable.
Si llevas meses con insomnio: fija una hora de despertar inamovible los próximos 14 días, sin excepciones. No vayas a la cama hasta tener sueño real. Levántate si llevas más de 20 minutos despierto. Estas tres reglas son el núcleo del control de estímulos — y producen mejoras measurables en 2-3 semanas en la mayoría de personas, sin ningún coste.
Para más estrategias sobre el sueño, lee los artículos sobre cómo optimizar el sueño profundo, magnesio para dormir, melatonina: cómo tomarla bien, temperatura corporal y sueño, y cómo bajar el cortisol de forma natural.
Preguntas frecuentes
¿Cuánto tiempo sin dormir bien para considerarse insomnio crónico?
El criterio clínico estándar (DSM-5 e ICSD-3) define el insomnio crónico como dificultad para iniciar o mantener el sueño durante al menos 3 noches por semana, durante un mínimo de 3 meses, que cause deterioro funcional diurno significativo. Un insomnio que dura menos de 3 meses se considera agudo o transitorio y tiene un manejo diferente, generalmente más conservador y con mayor probabilidad de resolución espontánea.
¿Los somníferos curan el insomnio crónico?
No. Los hipnóticos (benzodiacepinas, zolpidem, lormetazepam) mejoran el sueño a corto plazo pero no abordan los mecanismos que perpetúan el insomnio crónico (hiperactivación, cogniciones disfuncionales, condicionamiento negativo). Generan tolerancia en semanas y dependencia en meses. Los estudios de seguimiento a 6-12 meses muestran consistentemente que la TCC-I produce mejores resultados que la medicación a largo plazo. Los somníferos pueden tener un papel como puente a corto plazo mientras se trabaja la TCC-I, pero no como solución standalone.
¿El insomnio crónico daña el cerebro?
El insomnio crónico tiene consecuencias neurológicas a largo plazo, especialmente si se acompaña de privación real de sueño. Reduce el volumen hipocampal, deteriora la memoria de trabajo, eleva el riesgo de depresión y ansiedad y puede acelerar el deterioro cognitivo en edades avanzadas. El sistema glinfático, que limpia el cerebro de proteínas tóxicas (beta-amiloide, tau) durante el sueño profundo, trabaja a mínimos con insomnio crónico. Abordar el insomnio no es solo mejorar el bienestar a corto plazo: es una inversión directa en la salud cerebral a largo plazo.
¿Se puede curar el insomnio crónico sin medicación?
Sí, y es el enfoque recomendado como primera línea por todas las guías clínicas. La TCC-I es efectiva en el 75-80% de los pacientes con insomnio crónico, con resultados que se mantienen a largo plazo. Las tres técnicas centrales —restricción de sueño, control de estímulos y reestructuración cognitiva— pueden aplicarse de forma autónoma con guía bibliográfica o digital, o supervisadas por terapeuta especializado. No requieren medicación ni suplementos para producir resultados significativos.
¿Qué suplementos ayudan con el insomnio?
Los suplementos con más evidencia son: magnesio bisglicinato (200-400 mg por la noche), melatonina a dosis bajas (0,5-1 mg, 60-90 min antes de dormir) y L-teanina (200 mg). La ashwagandha KSM-66 (300-600 mg) puede reducir el cortisol nocturno y mejorar la arquitectura del sueño en personas con estrés crónico. Ningún suplemento resuelve el insomnio crónico de raíz si los mecanismos conductuales y cognitivos que lo perpetúan no se abordan. Son adyuvantes, no soluciones standalone.
