La tiroides pesa 20 gramos y controla prácticamente todo: tu metabolismo basal, la temperatura corporal, el ritmo cardíaco, la síntesis de proteínas, el humor, la memoria, la fertilidad y el crecimiento del cabello. Cuando funciona mal, todo va mal — pero de forma tan difusa y gradual que es fácil confundirlo con "estar estresado" o "hacerse mayor".
El hipotiroidismo afecta al 2-5% de la población en España, con prevalencia mayor en mujeres (8:1 respecto a hombres). Y hay una zona gris mucho más amplia de hipotiroidismo subclínico o "hipotiroidismo funcional" donde los valores son técnicamente normales pero la persona se siente mal.
Cómo funciona la tiroides (en 3 minutos)
El sistema tiroideo tiene tres niveles:
- Hipotálamo → libera TRH (hormona liberadora de tirotropina)
- Hipófisis → en respuesta a TRH, libera TSH (hormona estimulante del tiroides)
- Tiroides → en respuesta a TSH, produce T4 (tiroxina) y algo de T3 (triyodotironina)
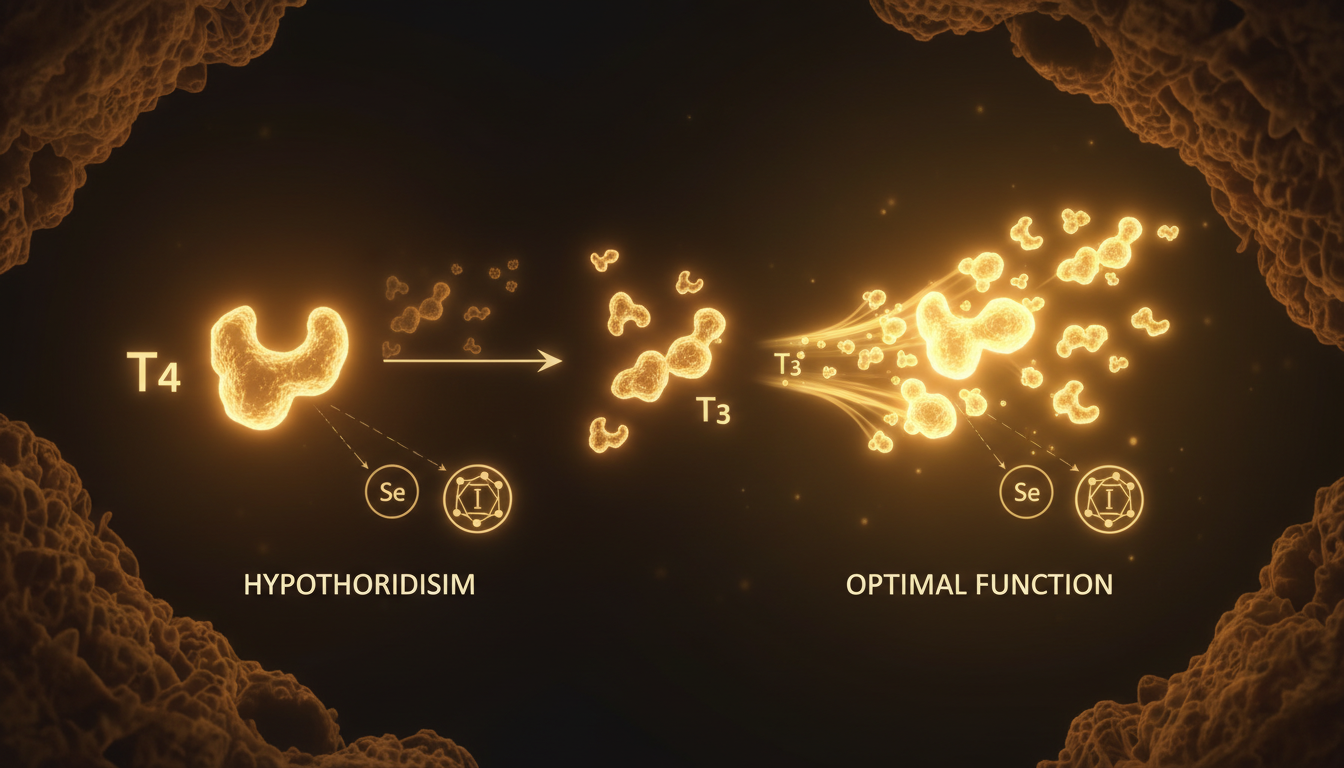
La T4 es la hormona "de almacén" — inactiva. Para actuar, necesita convertirse en T3 en tejidos periféricos (hígado, riñones, intestino). La T3 libre es la hormona activa que entra en las células y regula el metabolismo.
El problema: cuando solo mides TSH, solo ves el "termostato" del sistema. No sabes si la tiroides está produciendo suficiente T4, si esa T4 se está convirtiendo en T3 activa, o si hay anticuerpos atacando el tejido tiroideo.
La guía estándar recomienda medir solo TSH. Si está en rango, "bien". Esto detecta hipotiroidismo manifiesto, pero falla completamente con hipotiroidismo subclínico, conversión deficiente de T4 a T3, resistencia periférica a T3 y Hashimoto en fase temprana.
Síntomas del hipotiroidismo: el cuadro completo
Los síntomas clásicos son:
- Fatiga constante, especialmente matutina
- Frío constante (manos y pies fríos incluso en verano)
- Aumento de peso sin cambios en la dieta
- Dificultad para perder peso a pesar de hacer todo bien
- Piel seca, cabello quebradizo, pérdida de cabello (especialmente en la cola de la ceja)
- Estreñimiento crónico
- Bradicardia (corazón lento)
- Depresión, ansiedad sin causa clara
- Memoria y concentración deficientes
- Ciclos menstruales irregulares o muy abundantes
- Voz ronca
- Hinchazón en cara, especialmente párpados
El síntoma-trampa más común: fatiga que no mejora con el sueño. Si duermes 8-9 horas y sigues sintiéndote agotado, la tiroides es una de las primeras sospechas.
La analítica completa de tiroides que debes pedir
Esta es la diferencia entre una analítica diagnóstica de verdad y la versión mínima que suele ofrecer el sistema público:
| Marcador | Para qué sirve | Prioritario |
|---|---|---|
| TSH | Termostato hipofisario — detecta hipotiroidismo manifiesto | Sí |
| T4 libre | Producción tiroidea — si TSH alta pero T4 normal: subclínico | Sí |
| T3 libre | Hormona activa — la que realmente importa para el metabolismo | Sí |
| Anticuerpos anti-TPO | Detecta Hashimoto (causa autoinmune más frecuente) | Sí |
| Anticuerpos anti-tiroglobulina | Complementario a TPO en Hashimoto | Recomendable |
| T3 reversa (rT3) | T3 inactiva — elevada en estrés crónico y dietas muy bajas en calorías | Opcional |
En el sistema público español, normalmente solo dan TSH y T4 libre si la TSH está fuera de rango. Para obtener T3 libre y anticuerpos sueles necesitar insistir o ir a un laboratorio privado (coste aproximado: 40-80€).
Rangos funcionales vs convencionales
Aquí está el problema real. Los rangos de referencia de los laboratorios incluyen toda la población, incluyendo personas con tiroides comprometida. Desde una perspectiva funcional, los rangos óptimos son más estrechos:
| Marcador | Rango convencional | Rango funcional óptimo |
|---|---|---|
| TSH | 0.4 – 4.0 mUI/L | 0.5 – 2.0 mUI/L |
| T4 libre | 0.8 – 1.8 ng/dL | 1.1 – 1.6 ng/dL |
| T3 libre | 2.3 – 4.2 pg/mL | 3.2 – 4.2 pg/mL |
| Anti-TPO | < 35 UI/mL | < 10 UI/mL (ideal: no detectables) |
Ejemplo práctico: una TSH de 3.8 está "dentro del rango normal" según el laboratorio. Pero está en el límite superior, y si el paciente tiene síntomas, T3 libre en el tercio inferior del rango y anticuerpos TPO elevados... la imagen es completamente diferente.
Hashimoto: el hipotiroidismo que el médico no siempre menciona
La tiroiditis de Hashimoto es la causa más frecuente de hipotiroidismo en países desarrollados. Es una enfermedad autoinmune: el sistema inmune ataca el tejido tiroideo, destruyéndolo progresivamente.
Lo que complica el diagnóstico es que Hashimoto puede cursar con valores de TSH normales durante años, mientras los anticuerpos están destruyendo silenciosamente el tejido. Cuando la TSH finalmente sube, ya se ha perdido una parte significativa de la función tiroidea.
Señales de alarma para Hashimoto:
- Anti-TPO elevados (incluso con TSH normal)
- Oscilación de síntomas (algunos días hipotiroidismo, otros hipertiroidismo)
- Historia familiar de enfermedades autoinmunes (diabetes tipo 1, artritis reumatoide, etc.)
- Ecografía tiroidea con patrón heterogéneo
Para Hashimoto, además del tratamiento convencional (si hay hipotiroidismo establecido), las estrategias más estudiadas incluyen:
- Dieta sin gluten en personas con anticuerpos altos (la relación Hashimoto-celiaquía es real y bidireccional)
- Selenio: 200 µg/día reduce anticuerpos TPO significativamente en meta-análisis
- Vitamina D: la deficiencia se asocia con mayor prevalencia y peor control
- Gestión del estrés: el cortisol crónico empeora la autoinmunidad
Selenio, yodo y la nutrición de la tiroides
Selenio
La tiroides tiene la concentración más alta de selenio de todo el organismo. El selenio es cofactor de las desyodinasas (las enzimas que convierten T4 en T3), y también de la glutatión peroxidasa (protección frente al daño oxidativo en el tejido tiroideo).
Dosis: 100-200 µg/día de selenometionina (mejor biodisponibilidad que selenito). Las nueces de Brasil tienen ~70-90 µg por unidad — 2-3 al día cubren el requerimiento. No superar 400 µg/día (toxicidad posible).
Yodo
El yodo es imprescindible para sintetizar T4 y T3. La deficiencia causa bocio e hipotiroidismo. Sin embargo, el exceso de yodo en personas con Hashimoto puede empeorar la autoinmunidad. El yodo no es un suplemento universal para la tiroides — depende de tu situación específica.
Fuentes alimentarias: algas marinas (con moderación), mariscos, sal yodada, lácteos. Si no consumes estas fuentes regularmente, la suplementación modesta (150 µg/día, el nivel de ingesta recomendado) puede estar indicada.
Zinc
Cofactor en la síntesis tiroidea y en la conversión T4→T3. La deficiencia de zinc (frecuente en dietas vegetarianas y en personas con intestino permeable) puede contribuir a hipotiroidismo funcional. 15-30 mg/día con comida.
Cuándo necesitas medicación — y cuándo no
La decisión de medicación es médica. Lo que puedes hacer es ir con información:
- TSH > 10 mUI/L: tratamiento casi siempre indicado, con o sin síntomas
- TSH 4-10 mUI/L con síntomas claros: muchos endocrinos tratan, discutible
- TSH 2-4 mUI/L con síntomas: zona gris — aquí entra la evaluación funcional completa
- TSH normal pero T3 libre baja: problema de conversión — la Levotiroxina (T4 sola) puede no ser suficiente
Sobre el debate T4 vs T4+T3: la Levotiroxina (T4 sola) es el tratamiento estándar y funciona bien en la mayoría. Pero un subgrupo de pacientes convierte mal T4 a T3 y se beneficia de añadir T3 directa (Liotironina) o usar hormona tiroidea desecada (NDT). Esto requiere un endocrinólogo abierto a explorar más allá del protocolo estándar.
Preguntas frecuentes
¿Puedo optimizar la tiroides solo con estilo de vida?
En hipotiroidismo subclínico o Hashimoto con TSH bordeline, sí — nutrición, gestión del estrés, sueño y suplementos pueden normalizar los marcadores. En hipotiroidismo manifiesto (TSH muy alta, síntomas severos), no hay sustituto para la medicación.
¿El ejercicio afecta a la tiroides?
El ejercicio moderado mejora la conversión T4→T3. El sobreentrenamiento, especialmente con déficit calórico severo, reduce los niveles de T3 libre (síndrome del T3 bajo). Esto es especialmente relevante en atletas de resistencia con restricción calórica.
¿Cuándo hay que repetir la analítica?
Si empiezas medicación: a las 6-8 semanas. Para seguimiento con Hashimoto: cada 6-12 meses. Si hay síntomas nuevos: sin esperar al seguimiento programado.
Pide siempre: TSH + T4 libre + T3 libre + Anti-TPO. Añade Anti-TG si los Anti-TPO son negativos pero tienes síntomas. Considera T3 reversa si tienes síntomas con valores "normales" y estrés crónico o déficit calórico. Compara con rangos funcionales, no solo con el rango del laboratorio.