La resistencia a la insulina es el problema metabólico más prevalente que existe y probablemente el más infradiagnosticado. Millones de personas la tienen sin ningún síntoma llamativo: solo un poco de grasa abdominal que no se va, cansancio después de comer y una analítica con glucosa "en el límite normal".
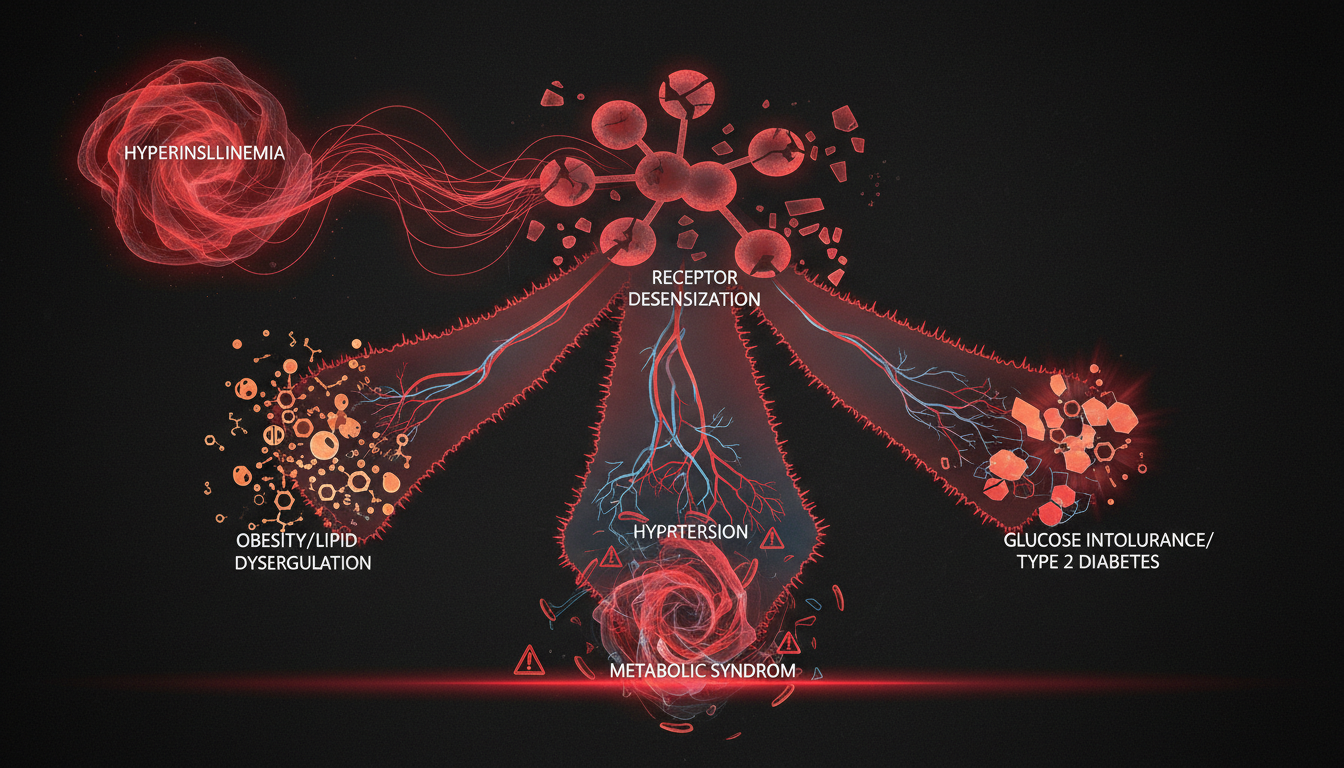
Lo que convierte esto en un problema serio es lo que viene después: diabetes tipo 2, hígado graso no alcohólico, síndrome metabólico y enfermedad cardiovascular. Todo eso empieza aquí, décadas antes de que aparezca el diagnóstico formal.
La buena noticia: la resistencia a la insulina es uno de los problemas metabólicos más reversibles que existen. Pero para revertirlo hay que entenderlo primero.
Qué es (de verdad) la resistencia a la insulina
La insulina es la hormona que fabrica tu páncreas cada vez que comes carbohidratos o proteína. Su trabajo es abrir la puerta de las células musculares, hepáticas y adiposas para que la glucosa entre y se use como energía o se almacene.
Cuando hay resistencia a la insulina, esas puertas están "atascadas". La glucosa no entra con la misma eficiencia. El páncreas compensa fabricando más insulina. Durante años puedes tener la glucosa perfectamente normal en ayunas... mientras tu insulina en ayunas es el doble o el triple de lo que debería ser. Ese exceso de insulina es el que está causando el daño.
La mayoría de médicos solo miran la glucosa en ayunas. Si está por debajo de 100 mg/dL, "estás bien". Pero eso no detecta resistencia a la insulina. Necesitas pedir también la insulina en ayunas y calcular el HOMA-IR.
Cómo diagnosticarla: el índice HOMA-IR
El HOMA-IR (Homeostatic Model Assessment of Insulin Resistance) es el marcador más accesible para detectar resistencia a la insulina. Se calcula con dos valores de tu analítica en ayunas:
HOMA-IR = (Glucosa en ayunas mg/dL × Insulina en ayunas µU/mL) ÷ 405
| HOMA-IR | Interpretación |
|---|---|
| < 1.0 | Sensibilidad óptima a la insulina |
| 1.0 – 1.9 | Normal (rango convencional aceptado) |
| 2.0 – 2.9 | Resistencia incipiente — actuar ahora |
| ≥ 3.0 | Resistencia a la insulina establecida |
| ≥ 5.0 | Resistencia severa, riesgo alto de diabetes tipo 2 |
Nota importante: el rango "normal" convencional llega hasta 2.5 o incluso 3.0 en muchos laboratorios. Desde una perspectiva funcional, lo óptimo es estar por debajo de 1.5. Si tienes HOMA-IR de 2.5 y tu médico te dice que "estás bien", técnicamente tiene razón en términos estadísticos de población... pero eso no significa que no puedas mejorar.
Otros marcadores complementarios que vale la pena pedir:
- Glucosa en ayunas: óptimo < 90 mg/dL (no solo < 100)
- Insulina en ayunas: óptimo < 5 µU/mL; preocupante > 10
- HbA1c: media de glucosa de los últimos 3 meses; óptimo < 5.3%
- Triglicéridos: uno de los mejores proxy de RI; óptimo < 80 mg/dL
- Ratio triglicéridos/HDL: > 2.0 es señal de alerta
Síntomas que casi nadie asocia con la insulina
La resistencia a la insulina rara vez da síntomas llamativos hasta que está muy avanzada. Pero hay señales que muchos tienen y no interpretan correctamente:
- Cansancio después de comer carbohidratos. El "bajón" de las 15:00 no es normal. Es una señal de pico glucémico seguido de hipoglucemia reactiva.
- Grasa abdominal que no se va. La insulina alta inhibe la lipolisis — literalmente bloquea la quema de grasa.
- Hambre a las 2 horas de haber comido. La hipoglucemia reactiva post-pico dispara la grelina.
- Antojos de dulce o pan intensos. El cerebro en hipoglucemia manda señales urgentes de glucosa rápida.
- Acantosis nigricans. Manchas oscuras en cuello, axilas o ingles — señal dermatológica directa de hiperinsulinemia.
- Presión arterial borderline. La insulina retiene sodio y estimula el sistema nervioso simpático.
- Niebla mental después de comer. La glucosa cerebral inestable afecta directamente la cognición.
Las 5 causas principales
1. Exceso calórico crónico (especialmente fructosa y ultraprocesados)
El problema no es solo "comer mucho". La fructosa libre (refrescos, zumos, sirope de maíz) es especialmente problemática porque se metaboliza en el hígado sin pasar por los mecanismos de control glucémico habituales, generando triglicéridos y contribuyendo directamente al hígado graso. El hígado graso es una de las causas directas de resistencia hepática a la insulina.
2. Sedentarismo
El músculo esquelético es el mayor consumidor de glucosa del cuerpo — representa el 80% de la captación de glucosa mediada por insulina. Cuando los músculos están inactivos y sus depósitos de glucógeno llenos, la glucosa no tiene a dónde ir. El ejercicio, especialmente el de fuerza y el cardio Zona 2, abre transportadores GLUT-4 independientemente de la insulina.
3. Déficit de sueño
Una sola noche de sueño de 4-5 horas reduce la sensibilidad a la insulina un 25-30% comparado con dormir 8 horas. El mecanismo es directo: el déficit de sueño eleva el cortisol y la hormona del crecimiento nocturna se desregula, disparando la gluconeogénesis hepática. Si duermes mal de forma crónica, ningún protocolo nutricional va a funcionar al 100%.
4. Estrés crónico
El cortisol elevado crónicamente aumenta la glucosa en sangre (para tener "energía para escapar del depredador") e inhibe la acción de la insulina en tejidos periféricos. El círculo es vicioso: más estrés → más cortisol → más glucosa → más insulina → más grasa abdominal → más estrés metabólico.
5. Inflamación de bajo grado
Las citoquinas inflamatorias como el TNF-α y la IL-6 interfieren directamente con la señalización intracelular de la insulina, bloqueando el receptor IRS-1. La obesidad visceral es una fuente continua de estas citoquinas — es parte de por qué la grasa abdominal y la resistencia a la insulina se alimentan mutuamente.
Cómo revertirla: los protocolos que funcionan
Cardio Zona 2 — la herramienta más potente
El cardio Zona 2 (caminar rápido, bicicleta suave, nadar a ritmo conversacional — 60-70% de la FC máxima) activa los transportadores GLUT-4 musculares de forma independiente a la insulina. 150-180 minutos semanales de Zona 2 mejoran la sensibilidad a la insulina más que cualquier fármaco no prescrito, con las ventajas de mejorar también la función mitocondrial.
El efecto es inmediato y acumulativo: una sola sesión de 45 minutos mejora la captación de glucosa durante las siguientes 24-48 horas.
Entrenamiento de fuerza
Aumentar la masa muscular es una inversión a largo plazo en sensibilidad insulínica. Cada kilogramo de músculo adicional puede consumir aproximadamente 6-10 mg de glucosa por minuto durante el ejercicio. Mínimo 2-3 sesiones por semana de trabajo de fuerza compuesto (sentadilla, peso muerto, press).
Ayuno intermitente
El ayuno intermitente mejora la sensibilidad insulínica fundamentalmente por dos mecanismos: (1) vaciado de glucógeno hepático y muscular, creando capacidad para almacenar nueva glucosa sin resistencia, y (2) reducción de los niveles basales de insulina al eliminar la estimulación constante. El protocolo 16:8 con ventana de comida más temprana (12:00-20:00, mejor aún 10:00-18:00) muestra los mejores resultados en estudios de alimentación con restricción de tiempo (TRF).
Proteína en el desayuno (o primera comida)
Empezar la ventana de comida con 30-40 gramos de proteína reduce el pico glucémico de las comidas posteriores ese día. El mecanismo: la proteína estimula la secreción de GLP-1 e insulina de forma más "ordenada" que los carbohidratos solos, y ralentiza el vaciado gástrico. Huevos, yogur griego, queso cottage, salmón — cualquier fuente de proteína completa.
Vinagre de manzana
Sorprendentemente bien estudiado: 1-2 cucharadas de vinagre de manzana (con madre, no filtrado) diluidas en agua antes o durante la comida reducen el pico glucémico post-prandial un 20-30% en estudios clínicos. El ácido acético inhibe parcialmente las alfaglucosidasas intestinales, ralentizando la absorción de glucosa. No es magia, pero tiene una relación coste-beneficio excelente.
Gestión del sueño
Prioriza 7.5-9 horas de sueño de calidad. Si tienes resistencia a la insulina y duermes 6 horas, estás corriendo con el freno de mano puesto. Optimizar el sueño profundo es probablemente la intervención con mayor ROI si actualmente duermes menos de 7 horas.
Suplementos con evidencia real
| Suplemento | Evidencia | Protocolo |
|---|---|---|
| Berberina | Alta — comparable a metformina en algunos estudios (AMPK) | 500 mg × 3/día con comidas · ciclar 8 semanas on / 4 off |
| Magnesio glicinato | Moderada — cofactor de +300 enzimas incluyendo las de señalización insulínica | 300-400 mg noche |
| Cromo picolinato | Moderada — mejora señalización de receptor de insulina | 200-400 µg/día con comida |
| Inositol (myo-inositol) | Alta en SOP — mediocre en población general | 2-4 g/día (especialmente mujeres con SOP) |
| Omega-3 (EPA/DHA) | Moderada — reduce inflamación y mejora composición de membrana celular | 2-3 g EPA+DHA/día |
| Vitamina D | Moderada — solo si hay deficiencia (frecuente en España) | Pedir niveles primero · 2000-5000 UI/día si < 40 ng/mL |
La berberina activa AMPK (la misma diana de la metformina), aumenta la expresión de GLUT-4, reduce la producción hepática de glucosa y mejora el perfil lipídico. Varios meta-análisis la muestran reduciendo HbA1c entre 0.5 y 1.5 puntos en pre-diabéticos. No es un fármaco, pero se acerca más de lo habitual.
Conexión con diabetes tipo 2: la línea de tiempo real
La progresión habitual es esta:
- Años 1-5: Resistencia a la insulina silente. Glucosa normal, insulina alta. Sin síntomas claros. HOMA-IR 2-3.
- Años 5-10: El páncreas sigue compensando pero empieza a fatigarse. Glucosa en ayunas sube a 95-105. HbA1c en 5.4-5.7%. "Todavía normal".
- Años 10-15: Prediabetes. Glucosa 100-125 mg/dL. HbA1c 5.7-6.4%. El páncreas ya no puede compensar del todo.
- Año 15+: Diabetes tipo 2. Glucosa > 126 mg/dL en ayunas. Las células beta están dañadas de forma potencialmente irreversible.
La buena noticia: en cualquier punto de los pasos 1 a 3, la intervención en estilo de vida puede revertir completamente el proceso. El estudio Diabetes Prevention Program demostró que cambios en dieta y ejercicio reducen el riesgo de progresar de prediabetes a diabetes tipo 2 en un 58% — más que la metformina (31%).
El problema es que la mayoría de personas no hace nada hasta recibir el diagnóstico de prediabetes o diabetes. Para entonces, llevan años con resistencia a la insulina tratable.
Preguntas frecuentes
¿Puedo tener resistencia a la insulina si estoy delgado?
Sí. Existe el TOFI (Thin Outside, Fat Inside): personas con peso normal pero con grasa visceral y hepática elevada. La etnia (asiáticos y latinoamericanos son más susceptibles a menor IMC), la genética y el sedentarismo pueden causar resistencia a la insulina sin sobrepeso visible.
¿Cuánto tiempo tarda en revertirse?
Con protocolo consistente (Zona 2 + fuerza + sueño + dieta ajustada), 8-12 semanas para mejorar el HOMA-IR significativamente. 6 meses para normalizarlo en casos moderados. En resistencia severa con mucho peso visceral, el proceso puede tomar 12-18 meses.
¿Tengo que dejar los carbohidratos?
No necesariamente. El tipo de carbohidrato importa más que la cantidad. Arroz blanco post-ejercicio tiene un impacto glucémico muy diferente que un vaso de zumo de naranja en ayunas. El contexto (con proteína y grasa, después de entrenar, en qué momento del día) es fundamental. Una dieta baja en carbohidratos mejora los marcadores más rápido al inicio, pero no es imprescindible para la mayoría.
¿La resistencia a la insulina afecta a la testosterona?
En hombres: sí. La hiperinsulinemia reduce la SHBG (globulina transportadora de hormonas sexuales), lo que inicialmente eleva la testosterona libre pero promueve la conversión a estrógenos por la aromatasa del tejido graso. A largo plazo, la obesidad visceral suprime la función testicular. Ver más sobre testosterona natural.
1. Pide una analítica con glucosa, insulina en ayunas, HbA1c y triglicéridos. Calcula tu HOMA-IR. 2. Empieza con 150 min/semana de Zona 2 y 2 sesiones de fuerza. Duerme 8 horas. 3. Si HOMA-IR > 2.5, considera añadir berberina después de hablar con tu médico. Repite analítica en 12 semanas.