Respuesta rápida: Los síntomas más comunes de cortisol alto son: aumento de peso abdominal, insomnio o sueño no reparador, fatiga crónica, ansiedad, irritabilidad, presión arterial elevada, piel fina o con hematomas fáciles, ciclos menstruales irregulares y pérdida de masa muscular. Si tienes cuatro o más de estos síntomas de forma simultánea y persistente, vale la pena medir el cortisol.
Qué es el cortisol y para qué sirve
El cortisol es un glucocorticoide producido por la corteza de las glándulas suprarrenales bajo la señal del eje hipotálamo-hipofisario-adrenal (HPA). Su síntesis y liberación están reguladas por la ACTH (hormona adrenocorticotropa) secretada por la hipófisis, que a su vez responde al CRH (hormona liberadora de corticotropina) del hipotálamo.
El cortisol no es una hormona del estrés en el sentido negativo: es una hormona esencial para la vida. Sin cortisol, el cuerpo no puede regular la glucosa, controlar la inflamación, coordinar la respuesta inmune ni despertar por las mañanas. El síndrome de Addison —insuficiencia adrenal con cortisol muy bajo— es potencialmente letal sin tratamiento.
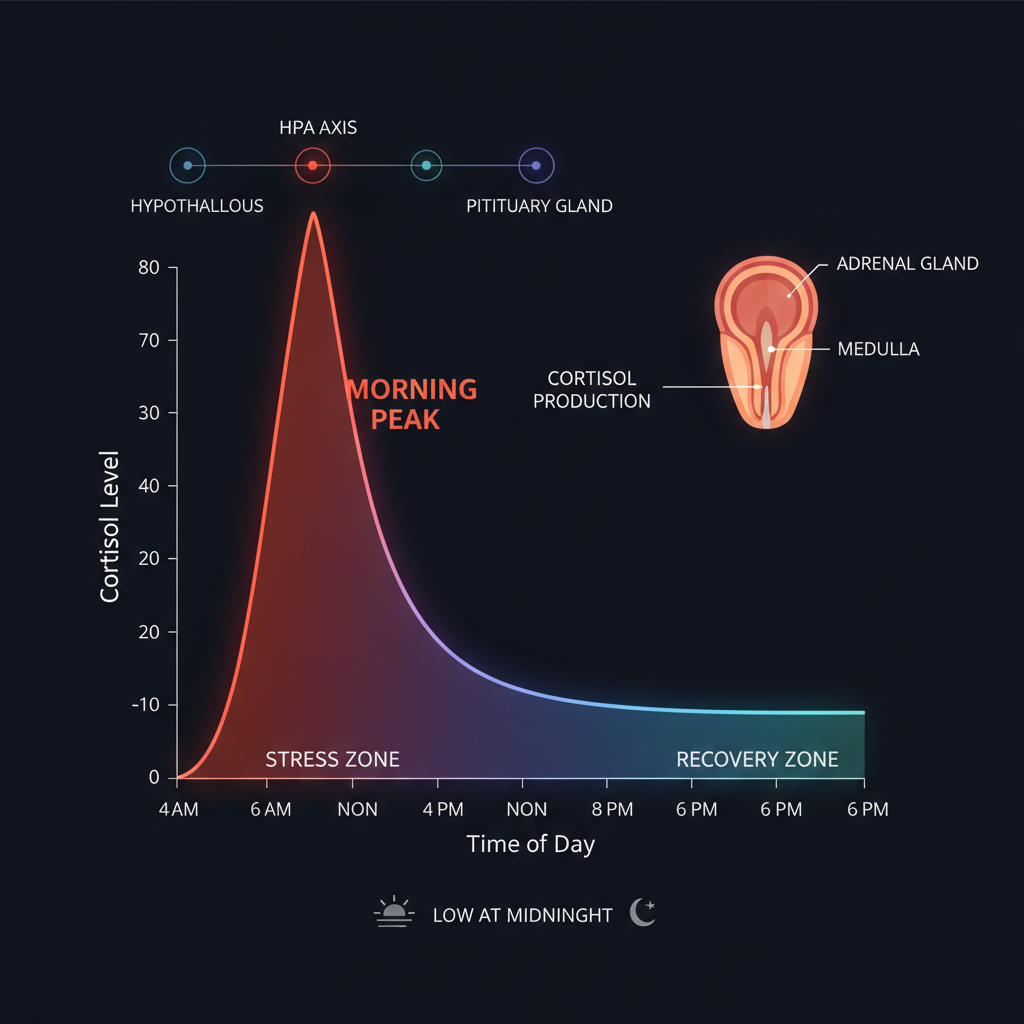
En condiciones normales, el cortisol sigue un ritmo circadiano preciso. El pico máximo ocurre 30-45 minutos después de despertar —el llamado Cortisol Awakening Response (CAR)— y puede llegar a triplicar los niveles nocturnos. Luego desciende de forma gradual a lo largo del día, llegando a su mínimo entre la medianoche y las 3 AM. Este patrón organiza el metabolismo, el sistema inmune y el ciclo sueño-vigilia alrededor de un eje temporal claro.
El problema aparece cuando este ritmo se rompe: el pico matutino es débil o ausente (te levantas sin energía), el nivel de fondo se mantiene elevado todo el día y la noche, y el mínimo nocturno desaparece o se eleva. Ese es el estado que en este artículo llamamos hipercortisolismo funcional o crónico: diferente del síndrome de Cushing clínico (que es raro y tiene causa patológica), pero con consecuencias metabólicas y funcionales muy reales.
Niveles normales de cortisol
Los valores de referencia varían ligeramente según el laboratorio y el método de análisis, pero los rangos generalmente aceptados para cortisol en sangre son:
- Cortisol matutino (8:00–9:00): 6–23 mcg/dL (165–635 nmol/L). Este es el momento del pico diario; es el más informativo para detectar hipercortisolismo.
- Cortisol vespertino (16:00): 3–15 mcg/dL (80–415 nmol/L). Debe ser claramente más bajo que el matutino; si no lo es, el ritmo circadiano está aplanado.
- Cortisol nocturno (<22:00): <1,8 mcg/dL (<50 nmol/L). Un valor alto por la noche es una señal de alarma clara.
Un matiz importante: el cortisol en sangre es una foto instantánea muy ruidosa. El estrés del propio análisis (aguja, entorno hospitalario, ansiedad anticipatoria) puede elevar el cortisol hasta un 50% en los 20 minutos previos a la extracción. Por eso, para una evaluación funcional más precisa, el cortisol salival en cuatro puntos del día (al despertar, 30 minutos después, mediodía y noche) ofrece una visión mucho más completa del ritmo real.
El cortisol libre en orina de 24 horas es el gold standard clínico para descartar síndrome de Cushing. Valores superiores a 50-100 mcg/24h de forma repetida justifican una investigación más profunda con endocrinólogo.
Los 12 síntomas del cortisol crónicamente elevado
El hipercortisolismo crónico rara vez se presenta como una señal de alarma obvia. Se instala gradualmente, y la mayoría de personas lo normaliza como "estar bajo estrés", "ser mayor" o "ser así". Estos son los patrones que se repiten con mayor consistencia:
1. Aumento de peso abdominal sin cambios en la dieta
El cortisol activa los receptores de glucocorticoides en el tejido adiposo visceral con especial afinidad, promoviendo la lipogénesis (formación de grasa) en esa zona. La grasa abdominal (no subcutánea, sino la interna que rodea los órganos) es metabólicamente muy activa y tiene más receptores de cortisol que la grasa periférica. El resultado: barriga que crece "sola" aunque la alimentación no cambie.
2. Insomnio o sueño no reparador
El cortisol alto por la noche bloquea la secreción de melatonina y mantiene al cerebro en estado de alerta. La persona puede conciliar el sueño con dificultad, despertar repetidamente (especialmente entre las 2 y las 4 AM —cuando el cortisol empieza su ascenso matutino anticipado— o levantarse con sensación de no haber descansado pese a haber dormido 7-8 horas. Ver también: cómo el magnesio mejora el sueño.
3. Fatiga persistente que no mejora con descanso
Paradójicamente, el cortisol alto crónico agota las glándulas suprarrenales con el tiempo y altera la sensibilidad a los glucocorticoides. El resultado es una fatiga que no responde al sueño ni al reposo: la persona duerme 9 horas y se levanta igual de cansada.
4. Ansiedad, irritabilidad y mente acelerada nocturna
El cortisol activa el sistema nervioso simpático y reduce el umbral de la amígdala para percibir amenazas. La persona se siente "al límite", con poca tolerancia a la frustración, y experimenta una activación mental intensa por la noche —el momento más inapropiado— cuando el cortisol debería estar en su mínimo pero no lo está.
5. Presión arterial elevada
El cortisol actúa sobre los receptores mineralocorticoides vasculares, aumentando la retención de sodio y la sensibilidad vascular a las catecolaminas. La hipertensión leve a moderada es uno de los hallazgos más consistentes en pacientes con hipercortisolismo, incluso en los casos funcionales.
6. Pérdida de masa muscular
El cortisol es una hormona catabólica: promueve la proteólisis (degradación de proteínas) para liberar aminoácidos que el hígado convierte en glucosa (gluconeogénesis). En el músculo esquelético, el cortisol crónico inhibe la síntesis proteica y activa las vías de degradación muscular (ubiquitina-proteasoma). La persona entrena, come proteína razonablemente bien, y aun así pierde músculo o no puede ganarlo.
7. Piel fina, estrías moradas y hematomas espontáneos
El cortisol inhibe la síntesis de colágeno y acelera la degradación de los tejidos conectivos. La piel se adelgaza, pierde elasticidad y se vuelve más frágil. Las estrías moradas o violáceas (a diferencia de las rosadas o blancas del crecimiento rápido) son características del hipercortisolismo. Los hematomas que aparecen sin golpe son otra señal.
8. Ciclos menstruales irregulares en mujeres
El cortisol elevado inhibe el eje hipotalámico-hipofisario-gonadal (HPG): reduce la secreción de GnRH, lo que suprime la LH y la FSH, y en consecuencia la ovulación. El eje HPA en estado de alarma permanente tiene prioridad sobre el eje reproductivo —el cuerpo interpreta que no es momento de procrear. Esto puede manifestarse como ciclos irregulares, amenorrea secundaria o síntomas de déficit estrogénico incluso en mujeres jóvenes.
9. Libido baja en hombres y mujeres
En hombres, el cortisol elevado crónico suprime la testosterona: inhibe la producción de GnRH hipotalámica, reduce la sensibilidad de las células de Leydig a la LH y aumenta la aromatasa (conversión de testosterona a estradiol). Ver también: cómo optimizar la testosterona de forma natural.
10. Infecciones frecuentes o de curación lenta
El cortisol crónico suprime la inmunidad adaptativa (inhibe la proliferación de linfocitos T y la síntesis de IL-2) aunque puede activar temporalmente algunas respuestas inflamatorias innatas. El resultado neto es una mayor susceptibilidad a infecciones víricas (catarros frecuentes, herpes recurrente) y una curación más lenta de heridas y lesiones.
11. Problemas de memoria y concentración
El hipocampo —la estructura cerebral central para la formación de memorias nuevas— tiene una densidad altísima de receptores de glucocorticoides. El cortisol crónico reduce el volumen del hipocampo (demostrado en estudios de neuroimagen en personas con estrés crónico, depresión mayor y síndrome de Cushing). El resultado funcional: dificultad para consolidar información nueva, memoria de trabajo limitada, sensación de niebla mental.
12. Retención de líquidos y cara redondeada
La activación de los receptores mineralocorticoides por el cortisol aumenta la retención de sodio y agua. En casos marcados de hipercortisolismo, la redistribución de grasa hacia la cara (cara de luna llena) y la base de la nuca (joroba de búfalo) es una señal clínica clásica del síndrome de Cushing. En formas funcionales más leves, puede manifestarse solo como retención facial o de tobillos.
Causas principales del cortisol alto crónico
Las causas del hipercortisolismo pueden dividirse en patológicas (menos frecuentes, pero graves) y funcionales (muy frecuentes en la población general moderna):
Estrés psicológico crónico sin resolución
La causa más prevalente. El estrés laboral, financiero o relacional que no tiene "cierre" —donde la amenaza percibida no se resuelve ni desaparece— mantiene el eje HPA en activación indefinida. A diferencia del estrés agudo (que genera un pico de cortisol y luego baja), el estrés crónico aplanado el ritmo circadiano y eleva la línea de base. El cerebro no distingue entre una amenaza real y una anticipada: preocuparte por algo activa el mismo eje que enfrentarlo.
Privación y deuda de sueño
Cada hora de sueño perdida eleva el cortisol del día siguiente. Dormir consistentemente menos de 6-7 horas mantiene el eje HPA en activación. El bucle es especialmente cruel: el cortisol alto empeora el sueño siguiente, que eleva más el cortisol al día siguiente, que vuelve a empeorar el sueño. Sin intervención externa, este ciclo puede perpetuarse años.
Exceso de ejercicio o sobreentrenamiento
El ejercicio intenso eleva el cortisol de forma aguda y adaptativa. El problema es el sobreentrenamiento: volumen o intensidad excesivos sin recuperación adecuada cronifican el cortisol basal. El cardio de alta intensidad diario o más de 5-6 sesiones semanales de HIIT sin base aeróbica sólida es especialmente problemático.
Cafeína excesiva o mal dosificada
La cafeína inhibe la adenosina y activa el sistema simpático, elevando directamente el cortisol. Tomada tarde (después de las 13:00-14:00), eleva el cortisol vespertino, retrasa la melatonina y fragmenta el sueño nocturno. El ciclo cafeína-sueño roto-fatiga-más cafeína es una de las causas más comunes de hipercortisolismo funcional subclínico.
Dieta alta en azúcares y ultraprocesados
Los picos y caídas de glucosa generados por carbohidratos de alto índice glucémico activan el cortisol para movilizar glucosa hepática cada vez que hay una hipoglucemia reactiva. Comer varias veces al día alimentos ultraprocesados genera pequeñas activaciones del eje HPA de forma repetida y sostenida. Esto se conecta directamente con la resistencia a la insulina: cortisol alto y resistencia insulínica se retroalimentan mutuamente.
Síndrome de Cushing (causa patológica)
El síndrome de Cushing es la causa patológica más importante de hipercortisolismo. Puede ser endógeno (adenoma hipofisario productor de ACTH —enfermedad de Cushing— o adenoma adrenal productor de cortisol) o exógeno (uso crónico de corticosteroides). Es relativamente raro (prevalencia de 10-15 casos por millón), pero sus consecuencias son graves y requiere tratamiento especializado.
Medicamentos corticosteroides
La causa iatrogénica más frecuente. El uso crónico de prednisona, dexametasona, hidrocortisona u otros corticosteroides sistémicos (orales, intravenosos) o en dosis altas tópicas o inhaladas puede producir un síndrome de Cushing yatrógeno con todos los síntomas descritos. La reducción debe ser gradual y supervisada médicamente.
Cómo diagnosticar el cortisol alto
El diagnóstico preciso del hipercortisolismo requiere combinar la clínica con las pruebas de laboratorio adecuadas. Estas son las opciones de mayor a menor facilidad de acceso:
Cortisol matutino en sangre
La prueba más accesible. Se extrae entre las 8:00 y las 9:00 en ayunas. Un valor superior a 23-25 mcg/dL repetido en dos determinaciones justifica investigación adicional. Limitación: sensible al estrés agudo de la extracción y no informa sobre el ritmo diurno completo.
Cortisol salival en 4 puntos del día
La más informativa para evaluar el ritmo circadiano funcional. Se toman muestras al despertar, 30 minutos después de despertar (para medir el CAR —Cortisol Awakening Response—), a mediodía y por la noche (22:00-23:00). Permite ver si el ritmo está presente, aplanado o invertido. El CAR elevado indica hiperactivación del eje; el cortisol nocturno elevado es especialmente significativo.
Test de supresión con dexametasona
Prueba estándar para descartar síndrome de Cushing. Se toma 1 mg de dexametasona por la noche (23:00) y se mide el cortisol matutino al día siguiente. En condiciones normales, la dexametasona suprime el eje HPA y el cortisol matutino cae por debajo de 1,8 mcg/dL. La falta de supresión (cortisol superior a 1,8 mcg/dL) justifica investigación adicional con endocrinólogo. Requiere prescripción médica.
Cortisol libre en orina de 24 horas
Gold standard clínico para síndrome de Cushing. Mide la cantidad total de cortisol excretado en un día completo. Valores superiores a 100-140 mcg/24h en varias determinaciones son altamente sugestivos de hipercortisolismo patológico. El problema práctico es la recogida durante 24 horas, que requiere coordinación y puede tener errores.

Consecuencias del hipercortisolismo crónico
Si el cortisol elevado persiste durante meses o años sin intervención, las consecuencias se acumulan de forma sistémica:
Catabolismo muscular y sarcopenia acelerada
El cortisol crónico activa las vías ubiquitina-proteasoma de degradación muscular y suprime la vía mTOR de síntesis proteica. La pérdida de masa muscular no solo reduce el rendimiento físico, sino que deteriora el metabolismo basal, aumenta la resistencia a la insulina y acelera el envejecimiento biológico.
Resistencia a la insulina
El cortisol eleva la glucosa sanguínea por múltiples mecanismos: estimula la gluconeogénesis hepática, reduce la captación de glucosa por el músculo e inhibe la secreción de insulina pancreática. La exposición crónica genera resistencia a la insulina en tejidos periféricos, aumentando el riesgo de síndrome metabólico y diabetes tipo 2. El artículo sobre resistencia a la insulina desarrolla este mecanismo en detalle.
Deterioro del hipocampo y memoria
El hipocampo es especialmente sensible a los glucocorticoides. La exposición crónica a cortisol elevado reduce la neurogénesis hipocampal, inhibe la plasticidad sináptica y, con el tiempo, puede reducir el volumen hipocampal de forma medible en neuroimagen. Esto se traduce en problemas de memoria episódica, dificultad de aprendizaje y mayor vulnerabilidad a la depresión.
Inmunosupresión e inflamación sistémica
El cortisol crónico tiene un efecto paradójico sobre el sistema inmune: suprime la inmunidad adaptativa (linfocitos T, IL-2) pero puede potenciar la inflamación crónica de bajo grado a través de la activación de la microglía y la producción de citoquinas proinflamatorias. El resultado es mayor susceptibilidad a infecciones, peor curación y un estado de inflamación sistémica que acelera el envejecimiento vascular y tisular.
Impacto sobre el HRV y la recuperación cardiovascular
El cortisol elevado crónico reduce la variabilidad de la frecuencia cardíaca (HRV), uno de los marcadores más sensibles de la salud del sistema nervioso autónomo. Una HRV baja indica predominio simpático y reducida capacidad de recuperación. Para más sobre este biomarcador, ver el artículo sobre HRV: qué es y cómo mejorarlo.
Primeros pasos para reducir el cortisol
Si te identificas con varios síntomas de esta lista, el primer paso es medir (cortisol salival o matutino en sangre) antes de intervenir. A partir de ahí, las intervenciones más impactantes están bien documentadas:
- Arreglar el sueño primero. Sin sueño de calidad, ninguna otra intervención funciona al máximo. La guía completa está en cómo bajar el cortisol de forma natural.
- Reducir la cafeína vespertina. Cortar a las 14:00 es la intervención con mayor retorno inmediato sobre el sueño y el cortisol nocturno.
- Introducir prácticas de activación parasimpática. La meditación con 10-15 minutos diarios reduce la actividad amigdalar basal en 8 semanas.
- Cambiar el tipo de ejercicio. Reducir el cardio de alta intensidad y priorizar Zona 2 y entrenamiento de fuerza con buena recuperación.
- Considerar magnesio bisglicinato por la noche. El magnesio es cofactor del eje HPA y el 60-70% de la población occidental tiene deficiencia subclínica.
Si tienes varios de los síntomas físicos más marcados —estrías moradas, cara redondeada, hematomas espontáneos, hipertensión refractaria, diabetes de inicio rápido— o el cortisol matutino en sangre está repetidamente por encima de 25-30 mcg/dL, consulta con endocrinólogo para descartar síndrome de Cushing antes de aplicar cualquier protocolo de biohacking.
Preguntas frecuentes
¿Qué valor de cortisol en sangre es preocupante?
El cortisol matutino (extraído entre las 8:00 y las 9:00) se considera normal entre 6 y 23 mcg/dL. Por encima de 25-30 mcg/dL de forma repetida merece investigación adicional. Sin embargo, un valor aislado elevado no es diagnóstico: el cortisol es muy reactivo al estrés agudo. Para una evaluación más precisa, el cortisol salival en 4 puntos del día o el cortisol libre en orina de 24 horas son más informativos que una analítica puntual.
¿Puede el ejercicio subir el cortisol?
Sí, y es normal y adaptativo. El ejercicio intenso eleva el cortisol de forma aguda como señal para la adaptación muscular y metabólica. Este pico se resuelve en 30-90 minutos tras el ejercicio en personas bien recuperadas. El problema aparece con el sobreentrenamiento crónico: volumen alto sin recuperación adecuada, cardio intenso diario o más de 5-6 sesiones semanales de alta intensidad pueden elevar el cortisol basal de forma sostenida.
¿Cómo medir el cortisol en casa?
Existen kits de cortisol salival para análisis en laboratorio que se pueden usar desde casa. Son más representativos del estado funcional que un análisis de sangre puntual porque permiten medir el ritmo diurno completo. Se toman muestras en 4 puntos del día (al despertar, 30 minutos después, mediodía y noche) y se envían al laboratorio. En España pueden solicitarse directamente sin prescripción en laboratorios especializados como Regenerus o laboratorios privados con este servicio.
¿El estrés emocional sube el cortisol?
Sí, directamente. El estrés emocional activa el eje HPA de la misma forma que el estrés físico. Los tres factores psicológicos que más activan el eje HPA son la novedad, la falta de control percibida y la imprevisibilidad. Preocuparte por algo activa el mismo circuito que enfrentar una amenaza real, porque el cerebro procesa ambas situaciones como peligro potencial. La rumiación mental nocturna es una fuente especialmente dañina porque coincide con el momento en que el cortisol debería estar en su mínimo.
¿Cuánto tarda en bajar el cortisol elevado?
Depende de la causa y la intervención. Mejorar el sueño genera cambios en el cortisol matutino en 1-2 semanas. Eliminar cafeína vespertina tiene efecto en días. La ashwagandha muestra efectos medibles en analítica entre 4 y 8 semanas con uso diario de KSM-66 o Sensoril. Gestionar el estrés crónico de raíz puede tardar 2-3 meses en reflejarse de forma estable en analítica. Lo importante es medir antes y después para saber qué está funcionando.