Hay un momento concreto en el burnout —aunque no siempre se reconoce en ese instante— donde el cuerpo simplemente deja de cooperar. No es que no quieras trabajar: es que tu sistema nervioso ha consumido sus reservas de adaptación y ya no puede producir la respuesta fisiológica que el esfuerzo requiere. No estás cansado. Estás vacío.
Esta distinción entre "cansado" y "vacío" es la diferencia entre estrés y burnout. Y confundirlos tiene consecuencias: lo que funciona para el estrés (descanso corto, vacaciones, reducción temporal de carga) no funciona para el burnout, y a veces lo empeora porque la persona intenta "recuperarse" y no lo consigue, generando además una capa de desesperanza.
Qué es el burnout: más allá del agotamiento
Respuesta rápida: El burnout se caracteriza por tres dimensiones clínicas: agotamiento emocional y físico severo, despersonalización (distanciamiento cínico del trabajo), y sensación de ineficacia o falta de logros. A diferencia del estrés agudo, el burnout produce alteraciones fisiológicas medibles: cortisol aplanado (no elevado), HRV baja crónica y disrupciones del eje HPA.
En 2019, la Organización Mundial de la Salud incluyó el burnout en la Clasificación Internacional de Enfermedades (CIE-11) como síndrome laboral, no como trastorno mental. Esta distinción es importante: el burnout no es un diagnóstico psiquiátrico sino un síndrome derivado del estrés crónico en el contexto laboral que no ha sido gestionado con éxito. Su código CIE-11 es QD85.
La psicóloga Christina Maslach, de la Universidad de California Berkeley, es la investigadora que más ha contribuido a la caracterización clínica del burnout. Su Maslach Burnout Inventory (MBI), publicado en 1981 y revisado varias veces desde entonces, sigue siendo el instrumento de referencia. Maslach identificó tres dimensiones que definen el síndrome:
Agotamiento emocional: Sentimiento de estar emocionalmente drenado y vacío de recursos internos. No se refiere solo al cansancio físico, sino a la incapacidad de implicarse emocionalmente en el trabajo o en las relaciones asociadas a él.
Despersonalización (o cinismo): Distanciamiento emocional y actitudinal del trabajo y de las personas implicadas en él. Respuestas frías, cínicas o desapegadas hacia colegas, clientes o pacientes. En profesionales de la salud, se ha documentado como reducción de la empatía clínica.
Sensación de ineficacia: Percepción de que el trabajo propio no produce resultados significativos, acompañada de una evaluación negativa de las propias competencias. Esta dimensión puede ser la que más tiempo tarda en resolverse en la recuperación.
Burnout vs estrés: diferencias clave
La confusión entre estrés y burnout es clínicamente relevante porque tienen perfiles fisiológicos opuestos en la fase establecida.
| Característica | Estrés agudo | Burnout establecido |
|---|---|---|
| Cortisol | Elevado | Aplanado / bajo |
| HRV | Reducida agudamente | Crónicamente baja |
| Estado de ánimo | Ansiedad, hiperactivación | Apatía, anhedonia, embotamiento |
| Relación con el trabajo | Aún comprometido | Cinismo, distanciamiento |
| Respuesta al descanso | Mejora con descanso | No mejora con descanso corto |
| Eje HPA | Hiperactivado | Exhausto / hipoactivado |
El perfil de cortisol es el marcador fisiológico más revelador. En estrés agudo, el eje hipotálamo-hipófisis-suprarrenal (eje HPA) está hiperactivo: cortisol elevado, especialmente en el pico matutino (cortisol awakening response, CAR). En el burnout establecido, el eje HPA está exhausto: el CAR está aplanado, los niveles diurnos son bajos o con ritmo circadiano alterado, y la respuesta al estrés agudo está embotada. Esta es la diferencia entre un motor a plena revoluciones y un motor que se ha fundido.
12 síntomas del burnout
Estos síntomas no son todos necesarios para el diagnóstico, pero su combinación —especialmente en el contexto de estrés laboral crónico— debe levantar la alarma.
Síntomas físicos
1. Fatiga profunda no restaurada por el sueño. La fatiga del burnout no desaparece tras dormir. Te despiertas cansado. Esta es la señal física más característica y la que mejor lo diferencia del cansancio por sobrecarga puntual.
2. Somatizaciones frecuentes. Dolores de cabeza recurrentes, tensión muscular crónica (especialmente en cuello, hombros y mandíbula), problemas gastrointestinales (SII, náuseas, colon irritable) sin causa orgánica clara. El sistema nervioso autónomo desregulado se manifiesta en el cuerpo.
3. Insomnio o sueño no reparador. Paradójicamente, muchas personas con burnout severo tienen dificultad para conciliar o mantener el sueño a pesar de estar exhaustas. El eje HPA disfuncional produce patrones de cortisol nocturnos alterados que interfieren con la arquitectura del sueño.
4. Mayor susceptibilidad a enfermedades. El cortisol crónicamente bajo (o desregulado) deteriora la función inmune. Las personas en burnout reportan más infecciones virales, cicatrización más lenta y mayor susceptibilidad a inflamación.
Síntomas cognitivos
5. Niebla mental severa. Dificultad para concentrarse, procesar información compleja o tomar decisiones. La corteza prefrontal —la región más vulnerable al cortisol crónico— es la primera en mostrar deterioro funcional.
6. Deterioro de la memoria de trabajo. Olvidar cosas que se acaban de leer, perder el hilo en conversaciones, necesitar releer varias veces el mismo párrafo. La memoria de trabajo depende de la corteza prefrontal dorsolateral, altamente sensible al estrés crónico.
7. Dificultad para priorizar. Todo parece urgente e irrelevante al mismo tiempo. La incapacidad de filtrar lo importante es un síntoma directo de disfunción prefrontal.
Síntomas emocionales
8. Cinismo e irritabilidad. Reacciones desproporcionadas a pequeñas frustraciones, sarcasmo como escudo ante demandas del entorno, sensación de que nada merece el esfuerzo que requiere.
9. Despersonalización. Sensación de estar "observándose desde fuera", de que las emociones están amortiguadas, de que las cosas pasan pero no te afectan. Puede parecer calma, pero es disociación protectora.
10. Anhedonia. Las actividades que antes daban placer —hobbies, relaciones, logros— ya no producen satisfacción. Es el síntoma que más solapamiento tiene con la depresión clínica.
Síntomas conductuales
11. Absentismo o presentismo. Físicamente en el trabajo pero mentalmente ausente. O bien evitación activa de las tareas laborales, llegadas tardías, salidas tempranas.
12. Aumento del consumo de estimulantes o alcohol. Café en cantidades crecientes para funcionar, alcohol para "desconectar", aumento del tabaquismo o del consumo de ansiolíticos. Son intentos de autorregular un sistema nervioso autónomo desregulado.
Las 4 fases del burnout
El burnout no aparece de la noche a la mañana. Tiene una progresión reconocible que, si se identifica a tiempo, permite intervenir antes de llegar al colapso.
Fase 1: Entusiasmo
Paradójicamente, el burnout suele comenzar con exceso de compromiso, no con falta de él. La persona está altamente motivada, trabaja largas horas con energía, pone más de lo necesario en cada tarea. Las señales de alarma son invisibles porque son percibidas como virtudes: dedicación, ambición, alta productividad.
Lo que está ocurriendo fisiológicamente: el eje HPA está hiperactivado de forma crónica. El cortisol elevado sostenido es adaptativo a corto plazo pero empieza a producir micro-daño acumulativo en el hipocampo, la corteza prefrontal y el sistema inmune.
Fase 2: Estancamiento
El trabajo ya no produce la satisfacción que producía. El esfuerzo no se traduce en recompensa percibida. Empiezan las quejas sobre la carga de trabajo, los compañeros, la dirección. Aparece la primera fatiga que no desaparece con el fin de semana. La persona todavía funciona, pero el entusiasmo ha desaparecido y en su lugar hay una sensación de estar en una rueda de hámster.
Fase 3: Frustración
La eficacia percibida cae. El cinismo aumenta. Los síntomas físicos se vuelven regulares: dolores de cabeza, problemas de sueño, infecciones frecuentes. La persona empieza a fantasear con dejar el trabajo o con un cambio radical de vida. La irritabilidad en el entorno laboral y familiar aumenta. Esta es la fase en que muchas personas buscan ayuda por primera vez —o donde el entorno empieza a notar que algo va mal.
Fase 4: Apatía
El colapso. La persona ya no puede funcionar con normalidad. El agotamiento es tan profundo que actividades cotidianas se vuelven abrumadoras. El distanciamiento emocional es total. En esta fase, el eje HPA está exhausto: el cortisol está aplanado, la HRV está crónicamente baja, el sistema inmune deteriorado. La recuperación completa puede tardar de 6 meses a 2 años dependiendo de cuánto tiempo se ha ignorado el síndrome.
La biología del burnout
Entender la biología del burnout es crucial para no cometer los errores típicos de la recuperación (exigirse demasiado pronto, ignorar el sueño, usar estimulantes para funcionar).
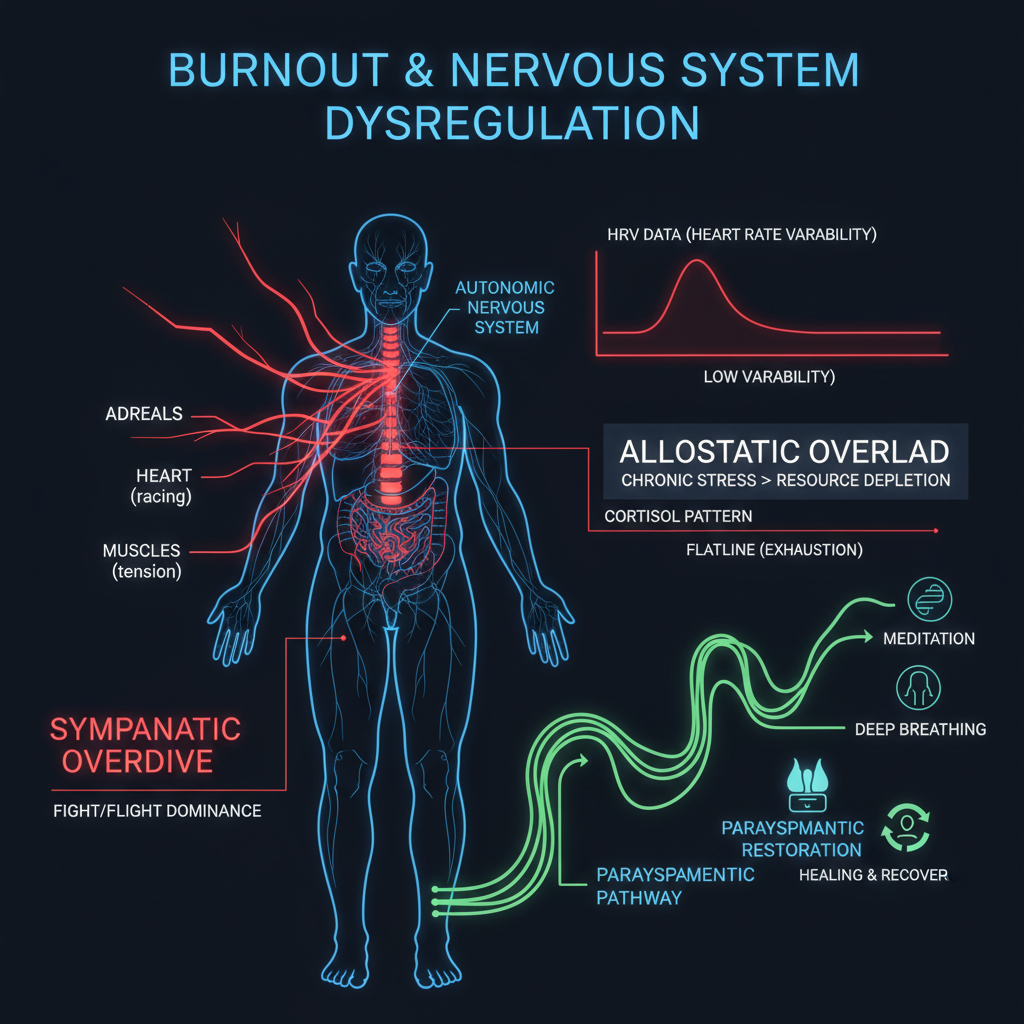
El eje HPA exhausto
El eje hipotálamo-hipófisis-suprarrenal (HPA) es el sistema de respuesta al estrés del organismo. Cuando detecta una amenaza, el hipotálamo libera CRH, que estimula la hipófisis para liberar ACTH, que activa las glándulas suprarrenales para secretar cortisol. El cortisol moviliza energía, suprime la inflamación a corto plazo y agudiza la alerta cognitiva.
El problema con el estrés crónico es que este sistema no está diseñado para activación continua. Con la sobreactivación sostenida, las glándulas suprarrenales reducen su capacidad de respuesta (downregulation de los receptores de ACTH), el hipotálamo reduce la producción de CRH como mecanismo de autoprotección, y el resultado final es un eje HPA hipoactivo: cortisol basal bajo, ritmo circadiano aplanado, respuesta al estrés embotada.
Esta es la razón por la que el burnout severo se parece superficialmente a lo opuesto del estrés: la persona está apagada, no hiperactivada. Pero no es calma ni recuperación: es agotamiento del sistema de respuesta.
HRV crónicamente baja
La variabilidad de la frecuencia cardíaca (HRV) es el marcador más accesible del estado del sistema nervioso autónomo. En el burnout establecido, la HRV en reposo está crónicamente reducida, reflejando un tono simpático elevado y parasimpático disminuido. Esto se correlaciona con menor capacidad de recuperación, peor función cognitiva y mayor riesgo cardiovascular. Ver guía completa sobre HRV: qué es y cómo mejorarla.
Inflamación sistémica y telómeros
El burnout crónico se asocia con elevación de marcadores inflamatorios como IL-6, TNF-α y proteína C reactiva. Esta inflamación de bajo grado deteriora la función cognitiva, reduce la neuroplasticidad y es un factor de riesgo cardiovascular independiente. Estudios longitudinales han documentado también acortamiento de los telómeros en personas con burnout crónico, un marcador de envejecimiento celular acelerado.
Cómo diagnosticarlo: tests y biomarcadores
El diagnóstico del burnout es clínico, no de laboratorio. Pero hay herramientas validadas y biomarcadores que complementan la evaluación.
Maslach Burnout Inventory (MBI)
El MBI es el instrumento más usado y validado. Consta de 22 ítems que evalúan las tres dimensiones del burnout (agotamiento emocional, despersonalización, realización personal). Tiene versiones específicas para profesionales de la salud (MBI-HSS), educadores (MBI-ES) y profesionales en general (MBI-GS). No está disponible gratuitamente, pero existen versiones adaptadas de acceso libre con validez suficiente para orientación.
Copenhagen Burnout Inventory (CBI)
El CBI, desarrollado en Dinamarca, evalúa el burnout en tres dimensiones: personal, laboral y relacionado con clientes/pacientes. Es de acceso libre y tiene buena validez transcultural. Una ventaja sobre el MBI es que no asume que el burnout es exclusivamente laboral.
Biomarcadores objetivos
Cortisol salival en 4 puntos: Al despertar, 30 minutos después, a mediodía y a las 20:00. Un CAR (cortisol awakening response) aplanado —diferencia menor de 50% entre el nivel de despertar y el pico de los 30 minutos— es un biomarcador asociado con burnout establecido. También se observa una curva diurna aplanada en lugar del patrón normal descendente.
HRV en reposo: La HRV medida en reposo (idealmente por la mañana antes de levantarse) refleja el estado del sistema nervioso autónomo. Valores consistentemente bajos para la edad y el nivel de forma física son compatibles con burnout y sobreentrenamiento. Ver cómo medir e interpretar la HRV.
Analítica de sangre orientativa: No es diagnóstica pero aporta información sobre las consecuencias del burnout: DHEA-S (marcador suprarrenal, bajo en burnout crónico), proteína C reactiva ultrasensible (inflamación), ferritina y perfil tiroideo (el burnout puede impactar el eje hipotálamo-hipófisis-tiroides secundariamente).
Protocolo de recuperación del burnout
La recuperación del burnout no es lineal ni rápida. La premisa más importante es: la recuperación no comienza cuando vuelves a funcionar, sino cuando aceptas que necesitas parar.
Fase 1: Descanso absoluto (semanas 1-4)
La primera fase es la más difícil para las personas con burnout porque su identidad está frecuentemente ligada a la productividad. El objetivo de estas primeras semanas no es "hacer cosas que te recuperen": es eliminar el estímulo estresante y dar al eje HPA la oportunidad de comenzar a regularse.
Prioridad absoluta: el sueño. No como un medio para rendir mejor después, sino como el primer objetivo terapéutico. El sueño profundo (NREM) es cuando el eje HPA se regula, cuando se reponen las reservas de neurotransmisores y cuando el sistema inmune se restaura. Ver protocolo para optimizar el sueño profundo.
Sin pantallas las primeras y últimas 2 horas del día. El cortisol nocturno alterado por la luz azul compite directamente con la recuperación del ritmo circadiano del eje HPA. La oscuridad real por la noche y la luz solar por la mañana son las intervenciones más sencillas y más ignoradas.
Contacto con la naturaleza. El efecto del entorno natural sobre el sistema nervioso autónomo está bien documentado: reduce la actividad simpática, aumenta el tono parasimpático y reduce los marcadores inflamatorios. No es necesario ir a la montaña: caminar 30-60 minutos diarios en parques o zonas verdes tiene efectos medibles.
Fase 2: Movimiento suave y meditación (semanas 4-8)
Una vez que el sueño empieza a mejorar y la fatiga profunda cede algo, se puede introducir movimiento de baja intensidad. El error frecuente en esta fase es comenzar con ejercicio de alta intensidad "para recuperarse rápido". Es contraproducente: el ejercicio intenso activa el eje HPA que acabamos de empezar a descansar.
El movimiento adecuado en esta fase es el cardio en zona 2 de baja intensidad: caminar a paso ligero, bicicleta suave, natación tranquila. La frecuencia cardíaca debe poder mantenerse con comodidad. Duración inicial: 20-30 minutos. Si la fatiga aumenta tras la sesión (en lugar de mejorar), la intensidad es demasiado alta.
La meditación mindfulness en esta fase tiene doble función: reduce la actividad del sistema nervioso simpático y desarrolla la capacidad de observar los pensamientos sin identificarse con ellos, lo que ayuda a manejar el diálogo interno autocrítico que acompaña frecuentemente al burnout. Incluso 10 minutos diarios tienen efectos medibles en el cortisol y la HRV.
Fase 3: Reconstrucción con límites (meses 3-6)
En esta fase, la persona puede empezar a reincorporarse gradualmente a sus responsabilidades laborales —si el entorno lo permite y si se han establecido los cambios estructurales que generaron el burnout—. La reincorporación sin cambiar las condiciones que produjeron el burnout es la causa más frecuente de recaída.
La nutrición antiinflamatoria cobra especial relevancia en esta fase: dieta mediterránea alta en omega-3, polifenoles y fibra fermentable para la microbiota, con reducción de azúcares simples y ultraprocesados que alimentan la inflamación sistémica.
Suplementos con evidencia en el burnout
Ashwagandha (Withania somnifera): Es el adaptógeno con mayor evidencia para el burnout. En un ensayo controlado con placebo (Chandrasekhar, 2012, Journal of the International Society of Sports Nutrition), 300mg de extracto de raíz dos veces al día durante 60 días redujeron los niveles de cortisol un 28% y mejoraron significativamente las puntuaciones de estrés percibido. Otros estudios han mostrado mejoras en la HRV y el sueño.
Magnesio glicinato o malato: El estrés crónico agota las reservas de magnesio, y el déficit de magnesio amplifica la respuesta al estrés (bucle positivo). La suplementación con 300-400mg/día de magnesio elemental mejora el sueño profundo y reduce la hiperactividad del sistema nervioso autónomo. Es uno de los suplementos con mejor perfil riesgo-beneficio en el contexto del burnout.
Omega-3 EPA/DHA: Las altas dosis de EPA (>1g/día) tienen efecto antiinflamatorio y antidepresivo documentado. En el burnout, donde la inflamación sistémica y los síntomas depresivos coexisten, la suplementación con omega-3 de alta calidad (2-3g/día de EPA+DHA, con predominio de EPA) tiene base de evidencia suficiente.
La recuperación del burnout es un proceso que requiere tiempo, humildad y, frecuentemente, apoyo profesional —psicólogo, psiquiatra, médico de cabecera con formación en medicina funcional. No es un problema de actitud que se resuelva con más esfuerzo. Es un problema fisiológico que se resuelve con descanso, movimiento inteligente y reconstrucción de límites.
Preguntas frecuentes
¿Cuánto tiempo se tarda en recuperarse del burnout?
Depende de la severidad y del tiempo que se ha ignorado el síndrome. Los casos leves (fase 2) pueden recuperarse en 4-8 semanas con descanso activo y cambios en el entorno laboral. Los casos moderados (fase 3) requieren entre 3 y 6 meses. Los casos severos (fase 4, con eje HPA exhausto y HRV crónicamente baja) pueden tardar entre 6 meses y 2 años para una recuperación completa. El mayor predictor de velocidad de recuperación es la calidad del sueño recuperado en las primeras semanas.
¿El burnout causa daño permanente?
En la gran mayoría de los casos, no. El cerebro y el sistema endocrino tienen una capacidad de recuperación notable si se les da las condiciones correctas. Estudios de neuroimagen muestran que el hipocampo reducido por estrés crónico recupera volumen con tratamiento. El eje HPA normaliza su función en la mayoría de los pacientes tratados. Sin embargo, el burnout no tratado durante años sí puede tener consecuencias a largo plazo: mayor riesgo cardiovascular, deterioro cognitivo acelerado y mayor vulnerabilidad a episodios depresivos futuros.
¿Puedo tener burnout sin trabajar demasiado?
Sí. El burnout no lo produce la cantidad de horas sino la combinación de alta demanda, bajo control, bajo reconocimiento y alta responsabilidad sin recuperación suficiente. También puede ocurrir en cuidadores no profesionales (personas que cuidan a familiares enfermos), emprendedores con alta incertidumbre, o en cualquier contexto donde el esfuerzo sostenido no se siente eficaz ni reconocido. El burnout también puede coexistir con el sedentarismo: no trabajar físicamente no protege del agotamiento del eje HPA.
¿Qué diferencia hay entre burnout y depresión?
El burnout está vinculado causalmente al contexto laboral y mejora cuando ese contexto cambia. La depresión mayor es un trastorno del estado de ánimo que ocurre independientemente del contexto y requiere tratamiento específico (farmacológico y/o psicoterapéutico). El solapamiento es real: el burnout puede desencadenar o agravar una depresión, y la depresión preexistente reduce la resiliencia ante el estrés laboral. El perfil cortisol-HRV también difiere: la depresión melancólica típicamente muestra cortisol elevado, mientras que el burnout establecido muestra cortisol aplanado. Si hay dudas sobre el diagnóstico, la evaluación psiquiátrica es imprescindible.
¿Los suplementos ayudan en el burnout?
Algunos tienen evidencia razonable como apoyo en la recuperación, no como tratamiento principal. La ashwagandha tiene el respaldo más sólido para reducir el cortisol y el estrés percibido. El magnesio mejora el sueño y reduce la hiperactividad del sistema nervioso autónomo. El omega-3 a altas dosis tiene efecto antiinflamatorio y antidepresivo. Sin embargo, ningún suplemento puede reemplazar el descanso, la eliminación del estímulo estresante crónico y, cuando es necesario, la intervención psicoterapéutica. Los suplementos son herramientas de apoyo, no atajos. Ver también estrategias respaldadas para reducir el cortisol.
