La vitamina D no es una vitamina. Es una prohormona que, una vez activada, regula la expresión de más de 2.000 genes. Su receptor (VDR) está presente en casi todos los tejidos del cuerpo: sistema inmune, músculo, cerebro, corazón, intestino. Llamarla "vitamina" es una simplificación histórica que llevó a subestimarla durante décadas.
El déficit de vitamina D es el déficit nutricional más prevalente en el mundo desarrollado, incluida España, a pesar de ser uno de los países con más horas de sol de Europa. La paradoja tiene una explicación: el 90% de nuestra vitamina D viene del sol, pero pasamos casi todo el día en interiores.
Qué es la vitamina D y por qué importa tanto
Hay dos formas principales:
- D2 (ergocalciferol): de origen vegetal (hongos expuestos a UVB). Menos potente y peor retenida que la D3.
- D3 (colecalciferol): la forma que produce tu piel con el sol y la de mejor biodisponibilidad en suplementos.
Ambas se convierten en el hígado a 25-hidroxivitamina D [25(OH)D], que es lo que se mide en sangre. Luego, en el riñón y tejidos periféricos, se activa a 1,25-dihidroxivitamina D (calcitriol), la forma biológicamente activa.
Funciones clave con evidencia sólida
- Metabolismo del calcio y fósforo: esencial para la mineralización ósea. Déficit → raquitismo en niños, osteomalacia en adultos.
- Sistema inmune: regula tanto la respuesta innata como la adaptativa. Déficit → mayor susceptibilidad a infecciones respiratorias. Metaanálisis de Martineau (2017, BMJ): suplementación reduce infecciones respiratorias en 12%.
- Función muscular: el VDR está en el músculo esquelético. Déficit → debilidad muscular, mayor riesgo de caídas en mayores.
- Salud cardiovascular: asociaciones epidemiológicas con hipertensión y enfermedad cardíaca. Causalidad menos clara.
- Función cognitiva: VDR en hipocampo y corteza. Déficit asociado con deterioro cognitivo — causalidad en debate.
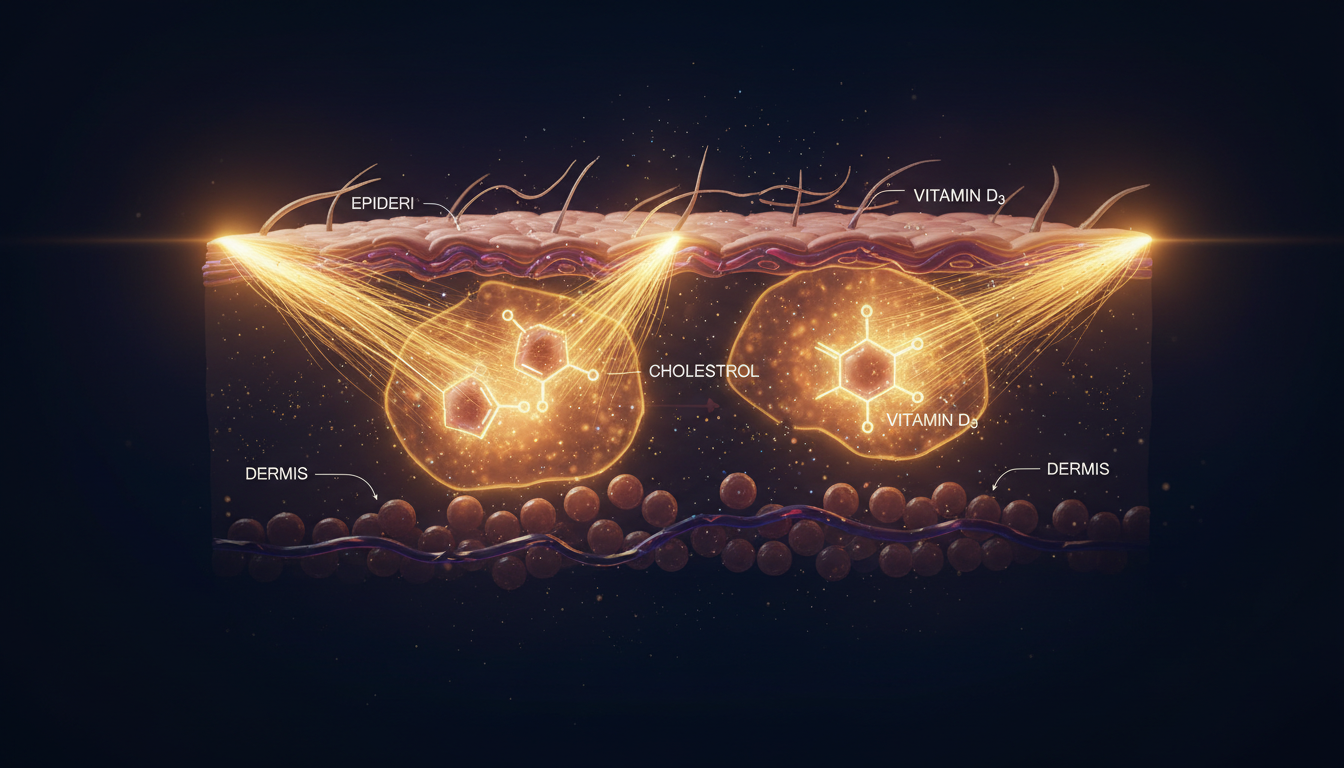
Síntesis cutánea: el proceso paso a paso
Cuando la radiación UVB (longitud de onda 295-315 nm) penetra en la piel, convierte el 7-dehidrocolesterol (un precursor del colesterol) en provitamina D3. El calor cutáneo convierte esa provitamina D3 en vitamina D3, que pasa a la sangre y viaja al hígado.
Puntos clave del proceso:
- Solo el UVB produce vitamina D — el UVA no
- El cristal bloquea el UVB — no sintetizas vitamina D a través de ventanas cerradas
- La melanina (piel oscura) actúa como filtro solar natural — absorbe UVB antes de que llegue al 7-dehidrocolesterol
- Hay un mecanismo autorregulador: el exceso de vitamina D3 se fotodegrada en productos inactivos con mayor exposición. No puedes "sobredosarte" de vitamina D por el sol (aunque sí por suplementos en dosis muy altas)
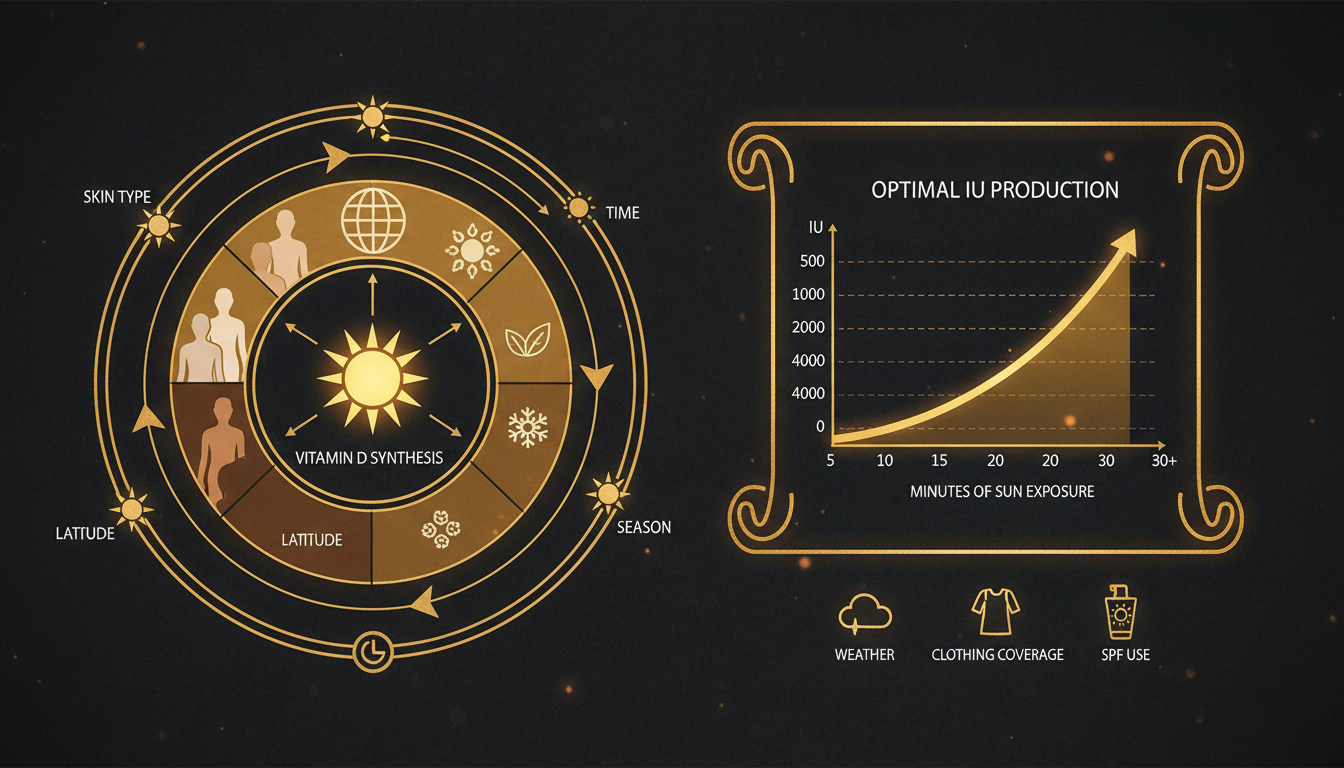
Factores que afectan la síntesis
Latitud y ángulo solar
El UVB solo llega a la superficie terrestre cuando el ángulo solar supera los 35°. En España:
- Madrid (40°N): síntesis posible de abril a octubre, principalmente de 11:00 a 15:00
- Sevilla (37°N): período más largo, de marzo a noviembre
- San Sebastián (43°N): ventana más corta, junio-agosto principalmente
- Invierno en toda España: muy poca o ninguna síntesis de vitamina D entre noviembre y febrero
Hora del día
El índice UV y el ángulo solar determinan si hay suficiente UVB. La regla práctica: síntesis significativa ocurre cuando tu sombra es más corta que tu altura. Fuera de esa ventana, el sol da UVA (bronceado, envejecimiento) pero no produce vitamina D.
Fototipo de piel
| Fototipo | Descripción | Tiempo para síntesis efectiva (verano, mediodía) |
|---|---|---|
| I-II (muy clara, pelirroja) | Se quema fácil, nunca broncea | 5-15 minutos |
| III (clara mediterránea) | Se quema moderado, broncea | 15-25 minutos |
| IV-V (morena, mediterránea oscura) | Raramente se quema | 30-45 minutos |
| VI (muy oscura) | No se quema prácticamente | 60-90+ minutos |
Otros factores
- Edad: la piel de personas mayores de 65 años produce hasta un 75% menos de vitamina D con la misma exposición
- Protector solar: SPF 15 reduce la síntesis de vitamina D en ~99%. Paradoja: el protector protege del cáncer de piel pero bloquea la síntesis.
- Obesidad: la vitamina D se secuestra en tejido adiposo — las personas con más grasa corporal tienen menor vitamina D disponible en sangre
- Polución atmosférica: filtra el UVB en ciudades industriales
Cuánto sol necesitas: la regla práctica
El objetivo es sintetizar 1.000-2.000 UI de vitamina D diaria mediante el sol, lo que requiere exponer cara, brazos y piernas (aproximadamente el 25% de la superficie corporal) durante el tiempo indicado en la tabla anterior, sin crema solar.
La clave es no quemarse. La quemadura solar es daño real — el objetivo es exposición suberytemal (sin enrojecimiento). Sale del sol 5-10 minutos antes de que empiece el enrojecimiento, que en piel mediterránea normal es bastante antes de la quemadura visible.
Verano: 15-20 minutos al mediodía con piel expuesta (sin protector en ese tiempo). Después aplica protector si vas a seguir al sol. No se trata de quemarse — se trata de exponerse el tiempo mínimo efectivo antes de protegerse.
El problema del invierno en España
Entre noviembre y febrero, incluso en ciudades del sur español como Málaga o Almería, el ángulo solar es demasiado bajo para una síntesis significativa de vitamina D en la mayor parte del día. En Madrid en diciembre, hay una ventana de apenas 1-2 horas alrededor del mediodía en días despejados.
Resultado: el 80% de la población española tiene niveles de vitamina D subóptimos al final del invierno. Este es el momento del año donde la suplementación es más claramente justificada.
Suplementación: D3 + K2 (por qué juntas)
La vitamina D3 en suplementos es efectiva y segura en rangos amplios. Pero hay una combinación que merece atención: D3 + K2.
Por qué K2 junto con D3
La vitamina D aumenta la absorción de calcio intestinal. La vitamina K2 (específicamente MK-7, menaquinona-7) activa proteínas que dirigen ese calcio hacia los huesos (osteocalcina) y evitan que se deposite en arterias (proteína Gla matrix, MGP). Sin K2 suficiente, el calcio extra absorbido por la vitamina D puede contribuir a calcificación arterial.
La evidencia directa de que D3+K2 juntas son superiores a D3 sola para outcomes cardiovasculares todavía es limitada en humanos, pero el mecanismo es sólido y el coste de añadir K2 es bajo. Ante la duda, la combinación es prudente.
Dosis recomendadas
| Situación | D3 | K2 (MK-7) |
|---|---|---|
| Mantenimiento (niveles en rango) | 1.000-2.000 UI/día | 100-200 mcg/día |
| Corrección de déficit (<30 ng/mL) | 4.000-6.000 UI/día por 3-6 meses | 200 mcg/día |
| Déficit severo (<20 ng/mL) | Consultar médico — pueden prescribir 50.000 UI semanales temporalmente | — |
Importante: la vitamina D es liposoluble — tómala siempre con la comida más grasa del día para maximizar absorción.
Niveles óptimos en sangre: la analítica que importa
La prueba es 25(OH)D sérica (25-hidroxivitamina D), que mide tus reservas corporales. Es la prueba estándar de referencia:
| Nivel 25(OH)D | Clasificación | Implicación |
|---|---|---|
| < 20 ng/mL (< 50 nmol/L) | Deficiencia | Riesgo de raquitismo/osteomalacia, función inmune comprometida |
| 20-30 ng/mL | Insuficiencia | No óptimo — la mayoría de estudios muestran beneficios al subir |
| 30-60 ng/mL | Suficiente | Rango aceptable para guidelines convencionales |
| 60-80 ng/mL | Óptimo (posición biohacking) | Rango donde la mayoría de estudios observan mejores outcomes inmunes, cognitivos y musculares |
| > 100 ng/mL | Exceso | Riesgo de toxicidad. Requiere suplementación muy alta sostenida |
| > 150 ng/mL | Toxicidad | Hipercalcemia, calcificaciones. Urgencia médica. |
El nivel "óptimo" de 60-80 ng/mL es superior al recomendado por organismos como el IOM (>20 ng/mL) y está más alineado con la posición del Endocrine Society (>30 ng/mL) y las recomendaciones de investigadores como Michael Holick. Analiza tus niveles antes de suplementar en dosis altas — la analítica de vitamina D no está incluida en la analítica básica de Primaria en España.
Toxicidad: cuándo es real
La intoxicación por vitamina D es posible, pero rara a dosis razonables. Requiere consumir >10.000 UI/día durante meses en la mayoría de adultos sanos. Los síntomas (hipercalcemia: náuseas, confusión, cálculos renales) aparecen con niveles >150 ng/mL sostenidos.
La vitamina D del sol nunca causa toxicidad (hay fotodegradación autorreguladora). La toxicidad ocurre exclusivamente por suplementación excesiva sin monitorización.
Conclusión: 4.000 UI/día es perfectamente seguro para adultos sanos según la mayoría de autoridades científicas. 10.000 UI/día requiere monitorización periódica.
Preguntas frecuentes
¿Cuándo hacer la analítica?
Idealmente al final del invierno (febrero-marzo), cuando los niveles son más bajos. Si suplementas, mide 3-4 meses después de iniciar la suplementación para ajustar la dosis.
¿Vitamina D2 o D3?
D3 siempre. Es la forma humana natural, más potente y mejor retenida. Los suplementos veganos de D3 (de liquen) existen y son igualmente efectivos.
¿Cuánto tiempo para subir los niveles con suplementación?
Con 4.000 UI/día, los niveles suben ~10 ng/mL en 3-4 semanas. Alcanzar el rango óptimo de 60-80 ng/mL desde déficit puede tardar 2-3 meses.
¿El bronceado en cama produce vitamina D?
Los tubos UVA de los salones de bronceado producen mínimo UVB — no son una fuente significativa de vitamina D. Las camas UVB sí producen vitamina D pero con riesgo de cáncer de piel aumentado.